Editora: Elisa Cristina Correia Mota
Colaboradoras: Ana Gabriella Tessarollo Pereira e Maria Eduarda Kostecki.
Filariose[]
Epidemiologia No Brasil, a doença é causada por Wuchereria bancrifti, Onchocerca volvulus, Mansonella ozzardi e Dirofilaria immitis (este, além de parasitar humanos, pode causar a doença em cães e gatos. Está presente no Rio de Janeiro e na região de Maceió - AL).
Filariose linfática humana[]
Também denominada filaríase de Bancrofti, trata-se de uma infecção na corrente sanguínea e linfática por filárias de nematoides.
Elefantíase é o termo usado para a forma grave da doença. Caracteriza-se por inflamação e fibrose crônica do órgão atingido. Causa hipertrofia do tecido conjuntivo, dilatação dos vasos linfáticos e edema linfático.
Epidemiologia
É causada por filárias dos nematoides Wuchereria bancrofti, Brugia malayi e Brugia timori. No Brasil, somente por Wuchereria bancrofti. Esté em expansão em Recife, mas decrescendo em Maceió e Belém. A maioria da população atingida é assintomática.
A disseminação é favorecida por temperaturas ambientes entre 25 e 30°C, baixa altitude e alta umidade.
Etiologia[]
Wuchereria bancrofti é um nematódeo da classe Secernentea, ordem Spirurida. É um verme fino e delicado, que parasita os sistemas circulatório e linfático, além do tecido subcutâneo, a cavidade peritoneal e o mesentério.
O verme adulto tem corpo delgado, branco leitoso. Microfilária é a forma infectante. Antes de atingi-la, o parasita passa pelos estágios L1, L2 e L3.

http://www.cdc.gov/parasites/lymphaticfilariasis/gen_info/vectors.html
Transmissão[]
Pelo picada dos mosquitos Culex quinquefasciatus (no Nordeste brasileiro) e Anopheles na região Sul (do Brasil), portadores do Wuchereria bancrofti no estágio L3.
Ciclo no ser humano[]
- Larvas (L3), presentes no proglócite do mosquito, são inseridas no humano;
- Larvas L3 atingem a circulação;
- Chegam aos vasos linfáticos, onde amadurecem e se repruduzem. Vermes adultos concentram-se nas regiões pélvica e abdominal, raramente nos membros superiores e mamas.
- A fêmea grávida, 7 a 8 meses após a infecção, libera microfilárias. Os vermes adultos vivem de 4 a 8 anos e as fêmeas liberam, constantemente, microfilárias nesse período.
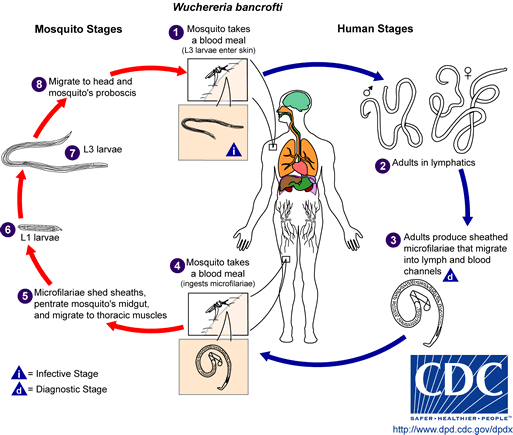
http://www.dpd.cdc.gov/dpdx/HTML/Frames/a-F/Filariasis/body_Filariasis_w_bancrofti.htm
Ciclo no mosquito[]
- Ao picar um humano infectado com microfilaremia (presença de microfilárias), o Culex se torna portador do parasita. (Este tem periodicidade noturna, assim como o mosquito. Portanto, sua infecção ocorre à noite, mais comumente entre as 23h e 1h. Durante o dia, as microfilárias ficam nos capilares pulmonares. O calor do corpo humano, quando em contato com o mosquito, estimula a migração das microfilárias em direção ao inseto. A pele úmida permite a progressão e a penetração do parasita).
- As microfilárias sofrem maturação, no vetor, em L1 e L2. Em seu estômago, tornam-se L3. O período para que se atinja o estágio L3 é de aproximadamente 20 dias.
Achados clínicos e laboratoriais[]
Microfilárias e antígenos circulantes causam reações imunológicas. Vermes adultos não mais se deslocam: permanece nos vasos linfáticos.
- O período inicial é assintomático, mas pode incluir alterações renais e linfáticas.
- Posteriormente, há episódios recorrentes de linfangite (com progressão proximal à distal, sendo então distinta das linfangites bacterianas típicas). Podem ser associadas à febre alta e ter resolução espontânea em 7 a 10 dias. Podem ocorrer epididimite e orquite, de modo intermitente. Pacientes, especialmente os viajantes, podem apresentar sintomas alérgicos (urticária, exantema e eosinofilia).
- A infecção crônica pode desencadear insuficiência linfática, com linfandema (o edema é decorrente da linfa extravasada). Pode haver hidrocele, proteinúria, linfangiectasia (dilatação do canal linfático), linforragia, esclerose da derme, artrite monoarticular e glomerulonefrite.
- O sequestro de microfilárias nos pulmões causa a eosinofilia pulmonar tropical (síndrome de tosse noturna e chiado).
Diagnóstico[]
Normalmente clínico em áreas endêmicas, confirmado com amostras de sangue contendo as microfilárias (o período de coleta deve ser compatível com a periodicidade noturna do agente etiológico).
Pode ser feita a pesquisa de microfilárias na urina ou no líquido da hidrocele.
A ultrassonografia detecta a presença dos vermes nos vasos linfáticos (é útil também em pacientes assintomáticos). Linfocintilografia mostra alterações anatômicas e funcionais nos vasos linfáticos. A biópsia, para o linfandema, raramente é utilizada. A pesquisa de laboratorial anticorpos tem menor eficiência que a procura por microfilárias, pois os existe a possibilidade de reação cruzada (baixa especificidade).
- Microfilárias são mais comuns na corrente sanguínea em estágios iniciais da doença (1 ou 2 anos após a infecção). São raras na circulação no estágio obstrutivo linfático.
A OMS recomenda a realização do ELISA (alta sensibilidade e alta especificidade, semi quantitativo). Necessita de leitor de placa. A imunocromatografia não precisa desse leitor. É qualitativa e pode ser feita a partir de KITs comercializados.
Tratamento[]
Na forma aguda, usam-se aspirina e anti-histamínicos para diminuir a intensidade dos sintomas. o Citrato de dietilcarbamazida (DEC) e a ivermectina são microfilaricidas, mas os vermes adultos podem ser resistentes. O albendazol é ativo contra vermes adultos.
Para atenuar o edema, podem-se usar enfaixamento e meias elásticas, além de procedimentos cirúrgicos (shunt linfovenoso e remoção dos vasos linfáticos). A fisioterapia melhora o fluxo da linfa no órgão atingido, movendo-o. Para a linfangite, prescrevem-se antitérmicos e analgésicos. Para a flogose local, são usadas compressas de sulfato de magnésio. Recomenda-se higienização para evitar infecções oportunistas (antissepsia e cremes antibióticos).
Profilaxia[]
Tratamento dos doentes, controle populacional do vetor da doença, saneamento ambiental e medidas educativas, além do uso de telas, repelentes e mosquiteiros.
Escabiose (sarna humana)[]
Epidemiologia[]
Afetta 300 a 500 milhões de pessoas em todo o mundo, anualmente. É uma das causas mais comuns de dermatite pruriginosa e de consultas aos dermatologistas. Surtos ocorrem em hospitais psiquiátricos, creches, asilos e presídios. Profissionais da saúde têm risco de aquisição.
Etiologia[]
A doença é causada pelo ácaro Sarcoptes scabiei.
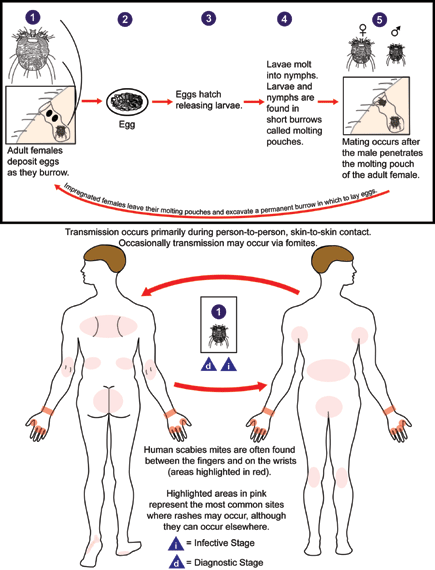
Patogênese[]
Excreções do ácaro são depositadas no túnel que a fêmea (grávida) escava abaixo do estrato córneo. O ato de coçar mata o ácaro, mas os sintomas continuam, decorrentes de infestações em outros locais. Um infultrado linfocítico eosinofílico surge ao redor do túnel, formando uma linha escura e ondulada, que termina em uma pequena bolha contendo a fêmea do ácaro.
A resposta alérgica à saliva do ácaro também causa prurido intenso.
- Lesões cutâneas inflamatórias (e purulentas) são secundárias (ao ato de coçar intensamente).

http://pt-br.aia1317.wikia.com/wiki/Filariose,_escabiose_e_pediculose?action=edit§ion=14
Manifestações clínicas[]
Prurido intenso e exantema (pela hipersensibilidade às fezes depositadas no túnel, escavado pela fêmea do ácaro), no qual ela deposita 2 a 3 ovos por dia. O prurido é geralmente mais intenso à noite ou após banho quente. As lesões são mais frequentes em superfícies flexoras (punhos e mãos em 85% dos casos, além dos cotovelos)', regiões mais quentes '(escroto, axila, regiões inguinal e 'periumbilical)', pregas cutâneas e na região que coincide com a cintura das roupas. Face, braços e pescoço costumam ficar livres das lesões. Placas eczematosas papulovesiculares e pústulas podem aparecer em pacientes não tratados.
Sarna crostosa (norueguesa) []
Causada pela hiperinsuflação por milhares ou milhões de ácaros. É mais comum em pacientes aidéticos e outros imunocomprometidos. Caracteriza-se pelo aparecimento de crostas ceratódicas espessas, eritema difuso, descamação e exantemas distróficos (semelhantes aos da psoríase). O túnel pode não ser visível e o prurido mínimo ou ausente. AIDS somada à sarna norueguesa aumenta riscos de celulite e bacteremia, devido às lesões cutâneas.
É altamente contagiosa e os indivíduos afetados devem ser isolados (até o tratamento).
Transmissão[]
Pelo contato íntimo interpessoal, potencializada por condições sanitárias deficientes, aglomerações e promiscuidade. A transmissão por roupas e lençóis contaminados compartilhados é improvável, pois os ácaros não sobrevivem mais de 18 a 24 horas sem seu hospedeiro.
Diagnóstico[]
Deve-se suspeitar de escabiose quando o indivíduo apresentar prurido e exantema nas regiões características. Túneis devem ser abertos e examinados microscopicamente, em busca dos ácaros, seus ovos ou restos fecais. No caso da sarna norueguesa, usam-se biópsia e raspados das lesões cutâneas.
Tratamento[]
Geralmente local, com piretroide sintético (permetrina ou deltametrina), monossulfiram (25%), pasta d'água e creme vaselina (10 a 15%), benzoato de benzila (sobre a pele íntegra), ivermectina (via oral). Se houver grande extensão da lesão, deve ocorrer associação.
O sistêmico é reservado aos casos mais graves e lesões mais extensas.
Pediculose[]
Etiologia[]
Pediculuns humans capitis: piolhos da cabeça. São os mais alongados, com distinção das genitálias masculina e feminina. Concentram-se atrás das orelhas e na nuca. Ficam na superfície do couro cabeludo e as lêndeas, que são ovos brancos e acinzentados, ficam depositadas nos pelos.
Pediculuns humans corporis: piolhos do corpo. Têm tamanho intermediário e podem transmitir doenças (tifo, febre recorrente e febre da trincheira). Concentram-se nas regiões mais cobertas por roupas, nas costuras das vestimentas e nos pelos. A oviposição acontece na pele, nos pelos e nas roupas. Causam prurido intenso nos ombros, nádegas e abdômen.
Phtirus pubis: piolhos da região pubiana. Têm o corpo achatado e são de difícil visualização, apresentando-se como diminutos pontos azulados na pele. Afetam regiões genital e retal. Formam manchas de cor castanho-escura nas roupas íntimas (excrementos do piolho). Lêndeas fixam-se na base dos pelos. Diagnóstico diferencial: enterobiose (oxiurose).

Da esquerda para a direita: piolhos da cabeça, do corpo e púbico. http://www.manualmerck.net/?id=229&cn=1861
Patogênese[]
A liberação de saliva do piolho contém enzimas, anticoagulantes e anestésicos. Causa irritação de pele por resposta aos antígenos (e prurido decorrente). O prurido predispõe às infecções secundárias (oportunistas). Há espoliação de sangue (que alimenta o piolho diariamente) e fluidos do hospedeiro.
Transmissão[]
Pediculuns humans capitis: por contato pessoal, ou compartilhamento de objetos como pentes, escovas e chapéus.
Pediculuns humans corporis: são menos transmissíveis. Indivíduos com higiene deficiente e moradoresde espaços limitados ou instituições populosas têm maior risco de desenvolver a doença.
Phtirus pubis: sexualmente transmissíveis (DST).
- Os piolhos não sobrevivem mais que algumas horas sem o contato com o hospedeiro humano.
Diagnóstico[]
Pela identificação do piolho ou seus ovos.
Tratamento[]
Tópico: com cremes, loções, xampus e talcos;
Piretroides: deltametrina e permetrina;
Organofosforados: malation;
Carbamatos: carbamil.
Referências bibliográficas[]
WILSON, W.R; SANDE, M.A. Doenças infecciosas: diagnóstico e tratamento. Porto Alegre: Artmed, 2004. 972 p.
Doenças infecciosas e parasitárias: guia de bolso. Ministério da Saúde, Secretaria de Vigilância em Saúde, Departamento de Vigilância Epidemiológica. 8ª ed. rev. Brasília: Ministério da Saúde, 2010. 448 p.
MOTA, E.C.C. Anotações da aula de filariose. Disciplina de Microbiologia e Parasitologia. Univille. 22/08/13.
HEYDEN, C.D.T. Material da aula de filariose. Disciplina de Microbiologia e Parasitologia. Univille. 22/08/13.