Editora: Danieli Mayumi Kimura Leandro
Nota: A aula de Infarto do Miocárdio foi dada juntamente com a aula de Coronariopatias. Optamos por separar devido a grande quantidade de conteúdo.
Fonte: sobratimanaus.blogspot.com
Trata-se da morte do músculo cardíaco resultante de isquemia, devido a falta de oxigênio e nutrientes, causado principalmente pela formação de placas de gordura no interior das coronárias (arteroesclerose) com conseqüente redução da luz do vaso sanguíneo. Como uma artéria coronária é responsável pela irrigação de uma região específica do coração, o local que pode ocorrer Infarto do Miocárdio (IM) depende da artéria coronária obstruída.
· Artéria coronária descendente anterior esquerda: sua oclusão é resposável por 40% a 50% dos casos, sendo que a área infartada corresponde a parede anterior do ventrículo esquerdo, próximo ao
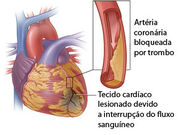
Oclusão de artéria coronária, causando necrose de certa região do miocárdio. Fonte: enfermagem-sae.blogspot.com
ápice e a parte anterior do septo ventricular e o ápice de modo circular;
· Artéria coronária direita: de 30% a 40% dos casos. A área de infarto envolve a parede inferior ou posterior do ventrículo esquerdo, a parte posterior do septo ventricular, e em alguns casos a parede livre inferior ou posterior do ventrículo direito.
· Artéria coronária circunflexa esquerda: correspondente a 15% a 20% dos casos, a área infartada envolve a parede lateral do ventrículo esquerdo, exceto o ápice.
O IM pode ser do tipo Transmural e do tipo Subendocárdico (não-transmural), sendo o tipo transmural correspondente a maioria dos IM e está geralmente associado à aterosclerose coronariana. Nele ocorre necrose isquêmica que envolve toda ou quase toda a espessura da parede ventricular irrigada por uma única artéria coronária. Já o infarto subendocárdico é caracterizado por uma área de necrose limitada ao terço interior ou à metade da parede ventricular, podendo algumas vezes se estender lateralmente para além do território de irrigação de uma só artéria coronária. Geralmente é conseqüência da ruptura de uma placa seguido pela formação de um trombo, que sofre lise antes que a necrose se estenda para ao longo de toda a parede cardíaca.
Podendo ocorrer em qualquer idade, o IM tem freqüência aumentada conforme eleva-se a idade e na presença de fatores que predispõem a aterosclerose, como hipertensão, diabetes melito, tabagismo, hipercolesterolemia genética e hiperlipoproteinemia.
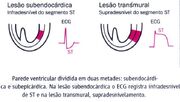
Diferenças de lesão entre Infarto transmural e subendocardico. Fonte: www.misodor.com
Patogênese:[]
Pode ser proposta a seguinte sequência para caracterizar os eventos que levam a um IM:
1º evento: ruptura de uma placa ateromatosa.
2º evento: plaquetas dão inicio à processo de adesão, agregação, ativação e liberação de agentes agregadores (tromboxano A2, serotonina, fatores plaquetários 3 e 4), devido à exposição ao colágeno subendotelial e ao conteúdo necrótico da placa.
3º evento: A agregação plaquetária e a liberação de mediadores estimulam o vasospasmo.
4º evento: volume do trombo aumenta devido a mediadores que ativam a via extrínseca da coagulação.
5º evento: em alguns minutos o trombo pode evoluir e ocluir totalmente o lúmen do vaso.
Em cerca de 10% dos casos, IM transmural não está relacionado com a ruptura do trombo. Nessas situações, pode ter ocorrido (1) vasospasmo, com ou sem arterosclerose, provalvemente ligado à agregação plaquetária; (2) êmbolos associados a fribrilação atrial e a um trombo mural situados do lado esquerdo do coração ou êmbolos paradoxais provenientes do lado direito ou de veias periferias que passam pela circulação sistêmica.
Podem haver também casos em que não há arterosclerose e trombose coronarianas, sendo o IM provocado por
Formação de lesão aterosclerótica. Fonte: http://revistaseletronicas.pucrs.br/ojs/index.php/scientiamedica/article/viewDownloadInterstitial/1568/7947
possíveis doenças de pequenos vasos coronarianos intramurais (vasculite), distúrbios hematológicos (hemoglobinopatias), deposição de amilóide nas paredes vasculares e outros distúrbios incomuns.
O que acontece no miocárdio:[]
Como dito anteriormente, o IM consiste na perda do suprimento sanguíneo de uma região do músculo cardíaco, dependendo de que artéria coronária foi ocluida, podendo causar isquemia. As principais consequências da isquemia podem ser bioquímicas, morfológicas e funcionais profundas:
· Têm-se início da glicólise anaeróbia, devido a cessação da glicólise aeróbia por alguns segundos, causando a produção inadequada de fosfatos de alta energia e ao acúmulo de produtos de degradação nocivos, como o ácido lático.
· Dentro de 60 segundos após o inicio da isquemia, tem-se redução drástica na contratilidade do miocárdio, podendo caracterizar o início de uma insuficiência cardíaca.
· Uma lesão irreversível de miócitos (danos no sarcolema) desenvolve-se de 20 à 40 minutos após iniciada a isquemia.
· A necrose do miocárdio inicia-se após 30 minutos de oclusão coronariana. A morte celular pode ser causada pela necrose por coagulação, ou também a apoptose. Após 6 horas de oclusão, a necrose consolida-se e envolve quase toda a região irrigada pela artéria ocluida.
A célula necrosada não gera potencial de ação, não produz vetores, não se despolariza e não se repolariza, não se contrai, apenas conduz o estímulo, promove reações teciduais com liberação de mediadores da dor, e libera proteínas celulares para o sangue, como as CK-MB, troponinas e mioglobinas, que causam alterações no eletrocardiograma, elevação no numero de enzimas, hipocinesia e sintomatologia clínica.
Caso haja revascularização das áreas isquêmicas do miocárdio poucos minutos após a oclusão da coronária (cerca de 20 minutos), a perda de células poderá ser evitada. Situações em que observa-se estenoses e tromboses intensas e ausencia de dano no micárdio, pode-se concluir que houve formação de circulação colateral entre as artérias coronárias, evitando dano.
Processo de recuperação do IM:[]
Após a necrose muscular, é produzida uma inflamação aguda, dando início a remoção dos miócitos necrosantes pelos macrófagos, substituindo a zona lesada por tecido de granulação altamente vascularizado que cresce para o interior da área lesada, e se torna progressivamente menos vascularizado e mais fibroso. A eficiência desse reparo depende do tamanho da lesão, visto que as células de inflamação que irão participar do processo de cicatrização tem acesso ao local através de vasos sanguíneos intactos, que estão presentes apenas nos arredores da lesão. Essa área infartada inicial pode se estender devido a propagação retrograda de um trombo, de vasoespasmo proximal, da contratilidade cardíaca que progressivamente fica deficiente, proporcionando um fluxo de sangue reduzido, entre outros fatores que possam impedir a irrigação sanguínea do miocárdio, podendo originar outras áreas de necrose.
Modificação da área de infarto por meio de Reperfusão:[]
A reperfusão é o método mais eficaz para salvar um miocárdio isquêmico. Nesse processo, tenta-se restaurar a perfusão tecidual o mais rápido possível, por meio de trombólise, angioplastia com cateter-balão (ou angioplastia coronariana transluminal percutânea - ACTP) ou enxerto de bypass de artéria coronária (CABG).
Geralmente, a remoção do trombo restabelece o fluxo através da artéria coronária ocluída, sendo possível salvar o miocárdio, pois limita o tamanho da lesão isquêmica, impedindo o processo necrosante (caso realizada dentro de 15 a 20 minutos). Caso a reperfusão seja realizada mais tardiamente, é possível que o processo necrosante não seja totalmente impedido.
Uma área que de infarto que sofre reperfusão, pode apresentar hemorragia, pois a vasculatura lesada no período da isquemia permite a passagem de sangue para os tecidos circunjacentes durante a restauração do fluxo, também podendo acelerar a desintegração de miócitos que foram lesados pela isquemia, sendo também a apoptose muito significativa durante a reperfusão.
Alterações importantes na bioquímica e na função dos miócitos do miocárdio se alteram após uma reperfusão. As lesões por reperfusão são mediadas pela geração de radicais de oxigênio livres provenientes dos leucócitos que se infiltram durante a reperfusão. Seguem algumas delas:
· Arritmias induzidas por reperfusão: episódios de taquicardia ventricular e ocasionalmente fibrilação ventricular, que ocorrem segundos após a reperfusão.
· Dano celular irreversível diferente de e adicional a lesão associada ao evento isquêmico original (lesão por perfusão): dano celular novo que enfraquece o efeito benéfico da reperfusão.
· Disfunção isquêmica prolongada (atordoamento miocárdico – Miocárdio Stunned): fenômeno reversível, no qual os miócitos recuperados apresentam um período prolongado de disfunção contrátil, que se instala durante isquemia aguda e intensa, persistindo mesmo após restauração do fluxo coronário, caracteristicamente por período de dias a semanas, devido a alterações da bioquímica intracelular. Pode levar a um estado de insuficiência cardíaca reversível.
· Miocárdio hibernante: Situação reversível em que regiões ventriculares, após submetidas à isquemia crônica não suficiente para causar necrose celular, apresentando fluxo persistentemente baixo, tornam-se desprovidas de capacidade contrátil. Com a restauração do fluxo sanguíneo a níveis normais, ocorre imediata recuperação contrátil.
· Hemorragia miocárdica com faixas de contração
· Lesão microvascular
Algumas consequências e complicações do IM:[]
Muitos avanços tem sido feitos na melhoria do estado de pacientes que sofrer um IM. Dados mostram que as mortes hospitalares decresceram muito desde os anos 60, porém, metade das mortes associadas ao IM ocorre dentro de 1 hora do início, sendo que esses indivíduos não conseguem chegar a tempo num hospital.
Cerca de três em quatro pacientes tem complicações após um IM, sendo algumas delas:
- Disfunção contrátil: alto grau de insuficiência ventricular esquerda acompanhado de hipotensão, congestão vascular pulmonar e transudação para espaços intersticiais pulmonares devido à áreas infartadas, podendo causar edema pulmonar com dificulade respiratória. Essa insuficiência de bombeamento (choque cardiogênico) é comum em 10% a 15% de pacientes que sofreram um IM com uma área necrosada grande. O choque cardiogênico é responsável pela maiora das mortes hospitalares.
- Arritmias: disturbios de condução e irritabilidade miocárdica. As áreas necrosadas localizadas no miocárdio infero-septal podem afetar o feixe de His, podendo estar associadas a um bloqueio cardíaco.
- Ruptura do miocárdio: ocorrem devido ao enfraquecimento mecânico do músculo necrosado e subsequente inflamado.
- Extensão da área infartada: pode ocorrer uma nova necrose próxima à uma área já necrosada.
- Trombo mural: a associação entre uma contratilidade miocárdica anormal e um dano endocárdico podem estimular a trombose mural, e potencialmente um tromboembolismo.
Referências:[]
1. KUMAR V, ABBAS AK, FAUSTO N. Robbins e Cotran patologia: bases epidemiológicas das doenças. 7 ed. Rio de Janeiro: Elsevier, 2005.
2. PORTH CM. Fisiopatologia. 6 ed. Rio de Janeiro. Guanabara Koogan, 2004.
3. BRAUNWALD, ZIPES, LIBBY. Tratado de Medicina Cardiovascular. 6 ed, vol. 1. Pg.: 1178.
4. MARIN-NETO JA. Miocárdio hibernante: uma realidade clínica. Rev Ass Med Brasil 1997; 43(4): 343-6
5. EVORA E COL. Lesão de Isquemia-Reperfusão. Aspectos Fisiopatológicos e a Importância da Função Endotelial. Arq Bras Cardiol volume 66, (nº 4), 1996.
Links externos:
1. http://www.youtube.com/watch?feature=fvwp&v=INag1QZJ-Pk&NR=1
2. http://www.youtube.com/watch?v=NM2ji-fpCZU
3. Diretrizes da Sociedade Brasileira de Cardiologia: http://publicacoes.cardiol.br/consenso/