Editor: Jessé Vinicius Lana
Colaboradores: Ana Santin, Leandro Rosin, Nicolas Dominico, Renata Mazzuco.
PSICOSSOMÁTICA DAS DOENÇAS NEUROLÓGICAS
INTRODUÇÃO
Franz Alexander e Adolph Meyer, alguns dos fundadores da medicina psicossomática definiram que os sintomas dos pacientes têm múltiplas etiologias, com contribuições de causas psicológicas e não psicológicas.
A Psicossomática pressupõe que uma abordagem ideal do paciente inclui fatores mentais e físicos. Em 1980, foi introduzida pela Associação Médica de Psiquiatria, no DSM III (Manual Diagnóstico e Estatístico de Transtornos Mentais) a categoria dos fatores psicológicos afetando condições físicas. Para algumas doenças essas relações são muito claras. Porém, dizer que fatores psicológicos afetam distúrbios neurológicos implica em algumas difíceis questões etiológicas.
Condições Neurológicas
• Depressão X Acidente Vascular Cerebral
• Depressão X Esclerose Múltipla
• Depressão X Doença de Parkinson
• Depressão X Epilepsia
Frequência da Depressão nas Doenças Neurológicas
• AVC: 30-60%
• DOENÇA DE PARKINSON: 40-60%
• ESCLEROSE MÚLTIPLA: 20-60%
• EPILEPSIA: 10-50%
ACIDENTE VASCULAR CEREBRAL (AVC)
http://1.bp.blogspot.com/-Ga5Hry3x_L4/TjiXXMMNhGI/AAAAAAAAAME/B4dC1F0ThQU/s200/avc+%25281%2529.jpg
Definição:
É a causa mais comum de óbito no Brasil. Além da mortalidade, o AVC é o principal responsável pela morbidade, uma vez que costuma deixar sequela em boa parte dos sobreviventes. O AVC pode ser isquêmico (80% dos casos) ou hemorrágico (20% dos casos).
Depressão X Acidente Vascular Cerebral
• Kraepelin (1901/1915): foi o primeiro a notar que as pessoas com doença cerebrovascular eram vulneráveis à depressão. A depressão seria uma reação compreensível à lesão cerebral.
• Pesquisas da época sugeriam que um alto nível de auto-estima melhorava o resultado dos pacientes (Barry et al,.1968).
• Um estudo publicado na Revista de Psiquiatria Clínica em 2009 revela que a prevalência de depressão pós-AVC é de 23% a 60%. Além disso, sugere o fato de que a DPAVC está associada a pior prognóstico e evolução, agravo das disfunções cognitivas e redução da qualidade de vida.
• AVC que acomete os gânglios da base, região frontal esquerda e/ou estruturas do circuito prefrontosubcortical está relacionado à frequência e à gravidade da DPAVC;
• Outro estudo, também publicado na Revista de Psiquiatria Clínica, porém em 2010, revela que é depressão pós-AVC é uma condição subdiagnosticada, visto que cerca de apenas 30% dos pacientes com esse quadro são diagnosticados por médicos não psiquiatras. (Schubert et al.)
• Vários estudos demonstraram a eficácia terapêutica de antidepressivos como nortriptilina, fluoxetina e citalopram no tratamento de depressão pós-AVC. Porém, o maior entrave atual não é o tratamento dessa patologia, mas sim, o diagnóstico da mesma.
ESCLEROSE MÚLTIPLA
Definição:
Fonte: http://static.hsw.com.br/gif/esclerose-multipla-desmielinizacao.gif
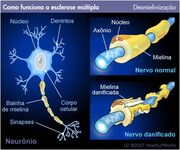
É uma doença autoimune desmielinizante e degenerativa do SNC, provocando descontrole interno generalizado. Depois do trauma, é a segunda maior causa de incapacidade neurológica em pessoas jovens.
A autoimunidade da esclerose múltipla compromete principalmente a chamada bainha de mielina, que pode ser identificada como uma capa que envolve os nossos neurônios e que permite uma condução mais rápida e energética dos impulsos nervosos.
No caso da esclerose múltipla, o organismo cria anticorpos contra a bainha de mielina e passa a não reconhecê-la. Pelo comprometimento dessa capa isolante, os impulsos se dispersam e o indivíduo deixa de ter controle dos comandos do cérebro.
Tipos de Esclerose Múltipla
• Remitente-Recorrente: É a manifestação clínica mais comum, caracterizada por surtos que duram dias ou semanas e, em seguida, desaparecem.
• Progressivo-primária: apresenta uma progressão de sintomas e comprometimentos (sequelas) desde o seu aparecimento.
• Progressivo-secundária: pacientes que evoluíram da forma remitente-recorrente e vão piorando lenta e progressivamente.
Depressão x Esclerose Múltipla
• Atualmente, a depressão é considerada a principal implicação psiquiátrica da EM. Braceland e Giffen (1950) relataram que 20% dos pacientes com EM eram deprimidos.
• Whitlock e Siskind (1980) fizeram uma comparação entre 30 pacientes com EM e 30 pacientes com outra doença neurológica. Os resultados indicaram que 16 dos 30 pacientes com EM e 5 dos 30 pacientes do grupo controle foram percebidos com depressão. Porém, esse estudo não foi totalmente conclusivo, pois 8 pacientes com EM relataram o início da depressão antes do início da doença neurológica. Nesse caso, a depressão não poderia estar relacionada a uma doença neurológica que ainda não existia. Os autores concluíram que uma doença afetiva séria poderia ser sintoma premonitório ou uma complicação tardia da doença.
• Diversos casos relatados e investigações sugeriram que a depressão pode ser o primeiro sinal de EM, antecedendo sintomas neurológicos (Matthews, 1979; Young et al., 1976).
• No melhor estudo da época, realizado por Joffe e colaboradores (1987) foi encontrada a assustadora incidência de 72% de problemas psiquiátricos na população com EM. E destes problemas, a depressão era a mais comum (42%).
Pesquisas atuais
• O risco de depressão em pacientes com esclerose múltipla é de aproximadamente 50% ao longo da vida. A depressão acarreta sofrimento psíquico, diminui a aderência ao tratamento, piora a qualidade de vida, e aumenta o risco de suicídio em pacientes com EM.
• Um estudo epidemiológico conduzido por Patten et al. demonstrou que a prevalência de episódio depressivo por um período de doze meses é aproximadamente 25,7%, em pacientes com EM, e 8,9%, em pessoas sem EM, na faixa entre 18-45 anos.
• Chwastiak et al. em um estudo epidemiológico utilizando a Centre for Epidemiological Studies Depression Scale (CES-D), constatou que 42% dos entrevistados apresentavam sintomas depressivos clinicamente significativos, e destes 29% pontuaram na faixa entre moderado ou grave. Porém, estes resultados devem ser interpretados com cuidado, tendo em vista a variabilidade de instrumentos empregados pelos pesquisadores para diagnosticar ou quantificar os sintomas depressivos.
• Em estudo específico sobre a EM remitente recorrente, a depressão está presente em 17,9% e a ansiedade em 35,7% dos pacientes.
DOENÇA DE PARKINSON
Definição:
Doença degenerativa, crônica e progressiva que acomete, em geral, pessoas idosas. É caracterizada pela perda irreversível de neurônios de áreas do SNC, mais precisamente a substância negra perde a capacidade de síntese de dopamina, um neurotransmissor que, entre outras funções, controla os movimentos.

Fonte: http://www.ocontexto.com/wp-content/uploads/2012/02/Doen%C3%A7a-de-Parkinson.jpg
Depressão X Doença de Parkinson
Primeiras observações:
O estado psicológico tem influência no curso da doença. E, apesar de não ter sido originalmente pensada como parte da doença, a demência é reconhecida como uma complicação importante e comum da doença de Parkinson.
• Prichard (1951): estresse emocional crônico (indivíduos predispostos) poderia resultar na doença motora.
• Riklan (1959): doença de Parkinson não é causada por fatores psicogênicos. Pesquisa feita com 108 pacientes estudados através de entrevistas investigatórias e testes neuropsicológicos.
• Mindham (1970): depressão responsável por 90% das hospitalizações de Parkinson.
• Mayeux (1981): 47% dos pacientes com DP desenvolveram depressão. A maioria das depressões eram brandas, e 35% das depressões eram de moderadas a graves, com início antes da doença de Parkinson clinicamente evidente.
• Gravidade da depressão relacionada com prejuízo na habilidade cognitiva e na atenção.
• Hubble (1993): Definiu 3 preditores da Doença de Parkinson: Exposição a pesticidas, história familiar de doença neurológica e depressão.
Pesquisas Atuais
• Divergências e contradições marcam o conjunto de estudos sobre cognição, DP e depressão.
• Segundo a revista de Psiquiatria (2004) a interação entre depressão e DP é complexa e bidirecional: Depressão é um fator de risco para DP e DP é um fator de risco para depressão.
• Levantamento de artigos no pubmed, LILACS e scielo que cumpriram com as palavras-chave: prevalence, depression e parkinson:
1) Identificaram-se 13 estudos transversais com prevalência de depressão variando entre 2,7%8 e 68,1%9. A mediana encontrada foi de 35,6%.
2) Encontraram-se seis estudos casos-controle com taxa de prevalência variando entre 1,88 e 47,2%.
3) A sobreposição de sintomas entre a DP e a depressão é uma das grandes dificuldades encontradas para a identificação da depressão.
EPILEPSIA
Definição:
É um sintoma de perturbação cerebral que se caracteriza pela ocorrência de ataque periódicos e recorrentes. Os ataques de epilepsia podem ser de diversos tipos, variando entre ataques de duração curta com perturbações do estado de consciência e ataques com convulsões graves e perda de consciência.
Muitos estudos indicam uma alta incidência de problemas psiquiátricos na epilepsia.
Primeiros estudos
• Pond e Bidwell (1959): 38% dos pacientes epilépticos de um ambulatório tinham alguma forma de doença psiquiátrica.
• Currie e colaboradores (1971): de 666 pacientes com ataques epilépticos, quase a metade sofria de problemas psiquiátricos.
• Em uma revisão sistemática sobre as causas da depressão (Robertson 1989) foram evidenciadas alterações dos neurotransmissores, efeito colateral da medicação, estigmatização social, etc.
• Nenhum estudo determinou de forma sistemática se a depressão é mais comum em pacientes epilépticos.
• Áreas de preocupação (Dodrill e colaboradores -1983): passado familiar; ajustamento emocional, profissional e interpessoal; situação financeira; adaptação às crises; cuidados médicos e funcionamento psicossocial global.
• Quanto à adesão ao tratamento: sentimentos de negação e depressão afetam a adesão e influenciam a evolução da doença.
Estudos recentes
• Blum et al. (2002): 29% de prevalência de depressão em pacientes com epilepsia contra 9% na população geral.
• Kanner (2003): Prevalência de 50% em centros terciários ou clínicas especializadas, contra 6 a 30% em estudos populacionais.
• Artigo da UFMG: Epilepsia e Depressão: Falta diálogo entre a Neurologia e a Psiquiatria? O grande problema é a demora injustificável em se tratar os transtornos de humor nos indivíduos com epilepsia. Apenas um terço dos pacientes recebem tratamento em seis meses. É muito importante o tratamento concomitante da depressão nos pacientes com epilepsia, pois tem influência direta na qualidade de vida.
CONSIDERAÇÕES FINAIS
Deve-se ter em mente que muitas pesquisas tem dificuldades metodológicas relacionadas ao tamanho da amostra, falta de grupos-controle, avaliações de comportamento inadequado, etc. Além disso, a subjetividade da depressão gera dificuldades de mensuração, dificultando o diagnóstico e tratamento precoce.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Adams, R.D., Victor, M. Manual de Princípios de Neurologia. 4 ed. México: Nueva Editorial Interamericana S.A., 1994. 490p.
2. PSIQUIATRIA GERAL. Fronteiras entre a neurologia e a psiquiatria. Disponível em:<>http://www.psiquiatriageral.com.br/cerebro/fronteiras.htm
3. INSTITUTO NEUROLÓGICO DE SÃO PAULO. Neurologia. Disponível em: <> http://www.institutoneurologico.com.br/home/neurologia.shtml . Acesso em: 2013.
4. Depressão pós-AVC: aspectos psicológicos, neuropsicológicos, eixo HHA, correlato neuroanatômico e tratamento. Rev. psiquiatr. clín. vol.36 supl.3 São Paulo 2009. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0101-60832009000900006&lang=pt.
5. Prevenção de depressão pós-AVC. Rev. psiquiatr. clín. vol.37 no.4 São Paulo 2010. Disponível em: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0101-60832010000400008&lang=pt.
LINKS EXTERNOS
1. Associação Brasileira de Medicina Psicossomática http://www.psicossomatica.org.br/home/default.asp
2.American Psychosomatic Society: http://www.psychosomatic.org/home/index.cfm
3. 22º Congresso Mundial sobre Medicina Psicossomática - 12 Set. 2013 - 14 Set. 2013 – Lisboa: http://www.newsfarma.pt/agenda/22%C2%BA-congresso-mundial-sobre-medicina-psicossom%C3%A1tica