Editora: Laíssa Mara R. Teixeira
Colaboradoras: Andressa O. Coiradas e Maria Eduarda Kostecki
I[]
Introdução

Histórico da evolução da antibioticoterapia e da resistência bacteriana
Alguns genes bacterianos codificam diferentes mecanismos bioquímicos que impedem a ação das drogas, configurando a resistência bacteriana. A bactéria é considerada resistente se for capaz de crescer quando colocada in vitro em contato com determinada droga (na mesma concentração com que esta chega ao sangue quando administrada).
Os genes da resistência bacteriana já existiam antes do início da era antibiótica, porém eram pouco frequentes. Esses genes têm evoluído com a antibioticoterapia. Assim, a incidência da resistência bacteriana aumentou na década de 50, quando houve a introdução e expansão do uso de antibióticos, e evoluiu ainda mais na década de 60, com o uso dos antibióticos betalactâmicos.
Atualmente conhece-se a maioria dos mecanismos de resistência bacteriana, porém novos conhecimentos ainda estão surgindo, principalmente aqueles relacionados às infecções hospitalares.
| Resistência Simples | Resistência a uma única droga |
| Resistência Múltipla | Resistência a duas ou mais drogas |
| Resistência Cruzada | Quando o mecanismo bioquímico de resistência a uma droga é o mesmo para outras drogas |
Determinantes genéticos da resistência bacteriana[]
O extenso e indiscriminado uso de antibióticos na comunidade e hospitais têm facilitado o surgimento de bactérias multirresistentes. As bactérias adquirem altos níveis de resistência aos antibióticos como resultado de mutações dos genes cromossômicos ou pelo intercâmbio de material genético via elementos genéticos móveis. De modo geral, pode-se definir a evolução da resistência bacteriana como resultado de:
• Fenômeno fisiológico
• Pressão seletiva
• Fatores intrínsecos
• Fatores Extrínsecos
Fenômeno Fisiológico[]
Na medicina moderna, os métodos terapêuticos e diagnósticos invasivos se transformaram em fontes de infecção por bactérias resistentes. Nessa situação, ocorre a formação de biofilmes (comunidades bacterianas), que permitem a troca de material genético entre bactérias, bem como impossibilitam a penetração de antibióticos e impedem a ação de fagócitos do sistema imune.
Pressão Seletiva[]
Processo em que uma população heterogênea de bactérias é exposta a um mesmo antibiótico. Nesta população heterogênea podem coexistir subpopulações sensíveis, intermediárias e resistentes ao antibacteriano em questão. Como resultado, bactérias sensíveis são destruídas e as resistentes sobrevivem e multiplicam-se, formando uma população homogênea e resistente.
Ex.: Resistência do S. aureus à meticilina e oxacilina, em que o gene MecA apenas se manifesta em algumas subpopulações (apesar de existir em todas as S. auereus).
Fatores Intrínsecos ou naturais[]
Resistência de caráter hereditário, com transmissão vertical às células –filhas. Nesse caso, os genes de resistência fazem parte do código genético do microrganismo. Nesse item estão inclusas as bombas de efluxo e a enzima betalactamase, que serão comentadas a seguir.
Ex.: Micoplasma não possui parede celular, logo são naturalmente resistentes aos antibióticos betalactâmicos, que agem na parede celular.
Fatores Extrínsecos ou adquiridos[]
Ocorre quando uma bactéria anteriormente sensível a um agente se torna resistente, o que resulta de uma modificação estrutural ou funcional da célula. O mecanismo de aquisição dessa resistência se dá por mutação ou transferência horizontal, sendo que ambos modificam o material genético cromossômico ou extra cromossômico (plasmídeo). A mutação ocorre raramente, pois a chance de sucesso em uma troca aleatória na sequência de genes é baixa, e, além disso, depende da falha de enzimas corretoras do DNA e da velocidade de replicação.
A transferência horizontal pode ocorrer por conjugação, transformação, transdução ou transposição, entre a mesma espécie ou entre espécie diferentes.
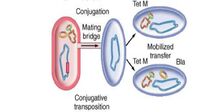
Conjugação Fonte: Material de aula do professor Tarcísio Crocomo
- Conjugação: Mediada por plasmídeos, um tipo particular de DNA circular que se replica independentemente do cromossomo. Quando duas bactérias se aproximam, pode se formar uma ponte através do pili (fímbria). A bactéria doadora possui um plasmídeo que se replica, produzindo um segundo plasmídeo que é transferido para a bactéria receptora. Esta última adquire resistência para um antibiótico em particular.
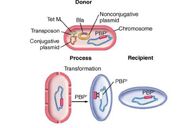
Transformação Fonte: Material de aula do professor Tarcísio Crocomo
- Transformação: Quando uma célula é destruída, o DNA é liberado no ambiente. Fragmentos desse DNA que codificam uma resistência a um determinado antibacteriano poderão ser incorporados no genoma de células bacterianas próximas.
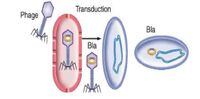
Transdução Fonte: Material de aula do professor Tarcísio Crocomo
- Transdução: Uma célula bacteriana é infectada por um vírus bacteriófago. Então, são produzidas novas partículas virais com capacidade infectante, que podem incorporar o DNA bacteriano. Quando a célula bacteriana é rompida, os fagos liberados infectam outra bactéria podendo se integrar no genoma na forma de prófago. Assim, o fenótipo de resistência é expresso e pode ser passado para gerações futuras.
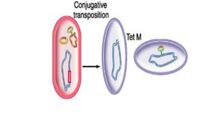
Transposição Fonte: Material de aula do professor Tarcísio Crocomo
- Transposição: Na bactéria, há segmentos curtos de DNA denominados transposons (sem capacidade de auto-replicação, podendo conter genes de resistência para um ou mais antibióticos) que unem-se a replicons para "saltar" dentro da célula entre plasmídios, cromossomos e bacteriófagos. Assim, podem incorporar os genes de resistência ao DNA bacteriano.
Mecanismos bioquímicos de resistência[]
Os principais mecanismos de resistência são:
• Alteração da permeabilidade e sistemas de transporte da droga na célula
• Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas
• Bomba de efluxo
• Mecanismo enzimático
É importante ressaltar que não há um mecanismo mais importante que o outro, visto que o grau de relevância depende do tipo da bactéria, do tipo da infecção, do sistema imune da pessoa, entre outros. Porém, geralmente, as maiores complicações são causadas pelo mecanismo enzimático.
Alteração da permeabilidade e sistemas de transporte da droga na célula[]
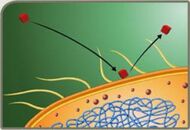
Alteração de permeabilidade. Fonte: Material de aula do professor Tarcísio Crocomo
A permeabilidade da membrana celular reside na presença de proteínas especiais, as porinas, que estabelecem canais específicos pelos quais as substâncias podem passar para o espaço periplasmático e, em seguida, para o interior da célula. A limitação da permeabilidade constitui uma propriedade da membrana celular externa de lipopolissacarídeo das bactérias Gram-negativas. Assim, uma alteração na porina específica pela qual a droga se difunde leva à resistência àquela droga.
Ex.: Modificação de uma porina específica faz com que a P. aeruginosa seja resistente ao imipenem.
Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas[]
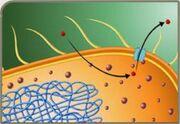
Alteração do sítio de ação Fonte: Material de aula do professor Tarcísio Crocomo
É a alteração do local-alvo ou da via metabólica onde atua determinado antimicrobiano, de modo a impedir a ocorrência de qualquer efeito inibitório ou bactericida. Para tanto, as bactérias podem adquirir um gene, transportado por plasmídeo ou por transposon. Esse gene codifica:
• Uma enzima - que inativa os alvos ou altera a ligação dos antimicrobianos
Ex.: eritromicina e clindamicina
• Um novo produto - que substitui o alvo original.
Ex.: S. aureus resistente à oxacilina e estafilococos coagulase-negativos que adquirirem o gene cromossômico Mec A e, a partir disso, produzem uma proteína de ligação da penicilina (PBP ou PLP) resistente aos β-lactâmicos, suficiente para manter a integridade da parede celular durante o crescimento.
Dessa forma a bactéria se torna resistente ao antibiótico
Bomba de efluxo[]
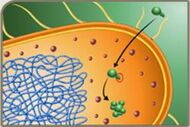
Bomba de efluxo Fonte: Material de aula do professor Tarcísio Crocomo
Consiste no bombeamento ativo de antibióticos do meio intracelular para o extracelular. Dessa forma, o medicamento entra na célula e é ativamente enviado para fora, sem produzir efeito bactericida.
Ex.: E. coli tem resistência às tetraciclinas por bomba de efluxo codificada por plasmídeos.
Mecanismo enzimático[]
Mecanismo de resistência bacteriana mais frequente, ,em que a bactéria produz enzimas que inativam o antibiótico.
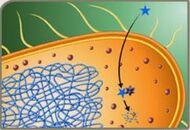
Mecanismo enzimático Fonte: Material de aula do professor Tarcísio Crocomo
As enzimas β-lactamases hidrolisam a ligação amida do anel beta-lactâmico. Dessa forma, destroem o local onde os antimicrobianos β-lactâmicos ligam-se às PBPs (proteína de ligação da penicilina) bacterianas e através do qual exercem seu efeito antibacteriano. Já foram descritas numerosas β-lactamases diferentes. Essas enzimas são codificadas em cromossomos ou sítios extracromossômicos de modo natural ou induzido.
Para contornar esse mecanismo de resistência foram desenvolvidos β-lactâmicos capazes de se ligarem irreversivelmente às β-lactamases, inibindo-as. Esses compostos são administrados em conjunto com a penicilina.
Ex.: ácido clavulânico, sulbactam, tazobactam, ampicilina
Em gram-negativas, as β-lactamases são secretadas no espaço periplasmático, onde atuam em conjunto com a barreira de permeabilidade da parede celular externa, produzindo resistência clinicamente significativa a antibióticos.
As β-lactamases de espectro astendido (ESBL), mediadas por plasmídeos, inativam as cefalosporinas de terceira geração e os monobactâmicos como ocorre em cepas de Klebsiella pneumoniae. As β-lactamases mediadas por cromossomos são produzidas em baixos níveis por P. aeruginosa, Enterobacter cloacae, e outros bacilos Gram-negativos. Mas quando esses microrganismos são expostos a antimicrobianos β-lactâmicos, são induzidos a produzir altos níveis de β-lactamases, causando resistência às cefalosporinas de terceira geração, cefamicinas e combinações de β-lactâmicos/ácido clavulânico ou sulbactam.
"O uso indiscriminado de antimicrobianos exerce uma enorme pressão seletiva para a manutenção e ampliação da resistência bacteriana. Embora não se possa eliminar o uso de antimicrobianos, a administração racional desses agentes (indicação apropriada, seleção criteriosa do antimicrobiano e da duração da terapia) reduz a emergência de cepas resistentes e previne sua disseminação."
Referências bibliográficas[]
TEIXEIRA, L. M. R. Anotação da aula da Disciplina de Microbiologia e Parasitologia. UNIVILLE. 11/07/2013
Amato Neto V, Nicodemo AC, Lopes HV. Antibióticos na prática clínica. 6ª ed. São Paulo: Sarvier Edtnrodução

Histórico da evolução da antibioticoterapia e da resistência bacteriana
Alguns genes bacterianos codificam diferentes mecanismos bioquímicos que impedem a ação das drogas, configurando a resistência bacteriana. A bactéria é considerada resistente se for capaz de crescer quando colocada in vitro em contato com determinada droga (na mesma concentração com que esta chega ao sangue quando administrada).
Os genes da resistência bacteriana já existiam antes do início da era antibiótica, porém eram pouco frequentes. Esses genes têm evoluído com a antibioticoterapia. Assim, a incidência da resistência bacteriana aumentou na década de 50, quando houve a introdução e expansão do uso de antibióticos, e evoluiu ainda mais na década de 60, com o uso dos antibióticos betalactâmicos.
Atualmente conhece-se a maioria dos mecanismos de resistência bacteriana, porém novos conhecimentos ainda estão surgindo, principalmente aqueles relacionados às infecções hospitalares.
| Resistência Simples | Resistência a uma única droga |
| Resistência Múltipla | Resistência a duas ou mais drogas |
| Resistência Cruzada | Quando o mecanismo bioquímico de resistência a uma droga é o mesmo para outras drogas |
Determinantes genéticos da resistência bacteriana[]
O extenso e indiscriminado uso de antibióticos na comunidade e hospitais têm facilitado o surgimento de bactérias multirresistentes. As bactérias adquirem altos níveis de resistência aos antibióticos como resultado de mutações dos genes cromossômicos ou pelo intercâmbio de material genético via elementos genéticos móveis. De modo geral, pode-se definir a evolução da resistência bacteriana como resultado de:
• Fenômeno fisiológico
• Pressão seletiva
• Fatores intrínsecos
• Fatores Extrínsecos
Fenômeno Fisiológico[]
Na medicina moderna, os métodos terapêuticos e diagnósticos invasivos se transformaram em fontes de infecção por bactérias resistentes. Nessa situação, ocorre a formação de biofilmes (comunidades bacterianas), que permitem a troca de material genético entre bactérias, bem como impossibilitam a penetração de antibióticos e impedem a ação de fagócitos do sistema imune.
Pressão Seletiva[]
Processo em que uma população heterogênea de bactérias é exposta a um mesmo antibiótico. Nesta população heterogênea podem coexistir subpopulações sensíveis, intermediárias e resistentes ao antibacteriano em questão. Como resultado, bactérias sensíveis são destruídas e as resistentes sobrevivem e multiplicam-se, formando uma população homogênea e resistente.
Ex.: Resistência do S. aureus à meticilina e oxacilina, em que o gene MecA apenas se manifesta em algumas subpopulações (apesar de existir em todas as S. auereus).
Fatores Intrínsecos ou naturais[]
Resistência de caráter hereditário, com transmissão vertical às células –filhas. Nesse caso, os genes de resistência fazem parte do código genético do microrganismo. Nesse item estão inclusas as bombas de efluxo e a enzima betalactamase, que serão comentadas a seguir.
Ex.: Micoplasma não possui parede celular, logo são naturalmente resistentes aos antibióticos betalactâmicos, que agem na parede celular.
Fatores Extrínsecos ou adquiridos[]
Ocorre quando uma bactéria anteriormente sensível a um agente se torna resistente, o que resulta de uma modificação estrutural ou funcional da célula. O mecanismo de aquisição dessa resistência se dá por mutação ou transferência horizontal, sendo que ambos modificam o material genético cromossômico ou extra cromossômico (plasmídeo). A mutação ocorre raramente, pois a chance de sucesso em uma troca aleatória na sequência de genes é baixa, e, além disso, depende da falha de enzimas corretoras do DNA e da velocidade de replicação.
A transferência horizontal pode ocorrer por conjugação, transformação, transdução ou transposição, entre a mesma espécie ou entre espécie diferentes.

Conjugação Fonte: Material de aula do professor Tarcísio Crocomo
- Conjugação: Mediada por plasmídeos, um tipo particular de DNA circular que se replica independentemente do cromossomo. Quando duas bactérias se aproximam, pode se formar uma ponte através do pili (fímbria). A bactéria doadora possui um plasmídeo que se replica, produzindo um segundo plasmídeo que é transferido para a bactéria receptora. Esta última adquire resistência para um antibiótico em particular.

Transformação Fonte: Material de aula do professor Tarcísio Crocomo
- Transformação: Quando uma célula é destruída, o DNA é liberado no ambiente. Fragmentos desse DNA que codificam uma resistência a um determinado antibacteriano poderão ser incorporados no genoma de células bacterianas próximas.

Transdução Fonte: Material de aula do professor Tarcísio Crocomo
- Transdução: Uma célula bacteriana é infectada por um vírus bacteriófago. Então, são produzidas novas partículas virais com capacidade infectante, que podem incorporar o DNA bacteriano. Quando a célula bacteriana é rompida, os fagos liberados infectam outra bactéria podendo se integrar no genoma na forma de prófago. Assim, o fenótipo de resistência é expresso e pode ser passado para gerações futuras.

Transposição Fonte: Material de aula do professor Tarcísio Crocomo
- Transposição: Na bactéria, há segmentos curtos de DNA denominados transposons (sem capacidade de auto-replicação, podendo conter genes de resistência para um ou mais antibióticos) que unem-se a replicons para "saltar" dentro da célula entre plasmídios, cromossomos e bacteriófagos. Assim, podem incorporar os genes de resistência ao DNA bacteriano.
Mecanismos bioquímicos de resistência[]
Os principais mecanismos de resistência são:
• Alteração da permeabilidade e sistemas de transporte da droga na célula
• Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas
• Bomba de efluxo
• Mecanismo enzimático
É importante ressaltar que não há um mecanismo mais importante que o outro, visto que o grau de relevância depende do tipo da bactéria, do tipo da infecção, do sistema imune da pessoa, entre outros. Porém, geralmente, as maiores complicações são causadas pelo mecanismo enzimático.
Alteração da permeabilidade e sistemas de transporte da droga na célula[]

Alteração de permeabilidade. Fonte: Material de aula do professor Tarcísio Crocomo
A permeabilidade da membrana celular reside na presença de proteínas especiais, as porinas, que estabelecem canais específicos pelos quais as substâncias podem passar para o espaço periplasmático e, em seguida, para o interior da célula. A limitação da permeabilidade constitui uma propriedade da membrana celular externa de lipopolissacarídeo das bactérias Gram-negativas. Assim, uma alteração na porina específica pela qual a droga se difunde leva à resistência àquela droga.
Ex.: Modificação de uma porina específica faz com que a P. aeruginosa seja resistente ao imipenem.
Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas[]

Alteração do sítio de ação Fonte: Material de aula do professor Tarcísio Crocomo
É a alteração do local-alvo ou da via metabólica onde atua determinado antimicrobiano, de modo a impedir a ocorrência de qualquer efeito inibitório ou bactericida. Para tanto, as bactérias podem adquirir um gene, transportado por plasmídeo ou por transposon. Esse gene codifica:
• Uma enzima - que inativa os alvos ou altera a ligação dos antimicrobianos
Ex.: eritromicina e clindamicina
• Um novo produto - que substitui o alvo original.
Ex.: S. aureus resistente à oxacilina e estafilococos coagulase-negativos que adquirirem o gene cromossômico Mec A e, a partir disso, produzem uma proteína de ligação da penicilina (PBP ou PLP) resistente aos β-lactâmicos, suficiente para manter a integridade da parede celular durante o crescimento.
Dessa forma a bactéria se torna resistente ao antibiótico
Bomba de efluxo[]

Bomba de efluxo Fonte: Material de aula do professor Tarcísio Crocomo
Consiste no bombeamento ativo de antibióticos do meio intracelular para o extracelular. Dessa forma, o medicamento entra na célula e é ativamente enviado para fora, sem produzir efeito bactericida.
Ex.: E. coli tem resistência às tetraciclinas por bomba de efluxo codificada por plasmídeos.
Mecanismo enzimático[]
Mecanismo de resistência bacteriana mais frequente, em que a bactéria produz enzimas que inativam o antibiótico.

Mecanismo enzimático Fonte: Material de aula do professor Tarcísio Crocomo
As enzimas β-lactamases hidrolisam a ligação amida do anel beta-lactâmico. Dessa forma, destroem o local onde os antimicrobianos β-lactâmicos ligam-se às PBPs (proteína de ligação da penicilina) bacterianas e através do qual exercem seu efeito antibacteriano. Já foram descritas numerosas β-lactamases diferentes. Essas enzimas são codificadas em cromossomos ou sítios extracromossômicos de modo natural ou induzido.
Para contornar esse mecanismo de resistência foram desenvolvidos β-lactâmicos capazes de se ligarem irreversivelmente às β-lactamases, inibindo-as. Esses compostos são administrados em conjunto com a penicilina.
Ex.: ácido clavulânico, sulbactam, tazobactam, ampicilina
Em gram-negativas, as β-lactamases são secretadas no espaço periplasmático, onde atuam em conjunto com a barreira de permeabilidade da parede celular externa, produzindo resistência clinicamente significativa a antibióticos.
As β-lactamases de espectro astendido (ESBL), mediadas por plasmídeos, inativam as cefalosporinas de terceira geração e os monobactâmicos como ocorre em cepas de Klebsiella pneumoniae. As β-lactamases mediadas por cromossomos são produzidas em baixos níveis por P. aeruginosa, Enterobacter cloacae, e outros bacilos Gram-negativos. Mas quando esses microrganismos são expostos a antimicrobianos β-lactâmicos, são induzidos a produzir altos níveis de β-lactamases, causando resistência às cefalosporinas de terceira geração, cefamicinas e combinações de β-lactâmicos/ácido clavulânico ou sulbactam.
"O uso indiscriminado de antimicrobianos exerce uma enorme pressão seletiva para a manutenção e ampliação da resistência bacteriana. Embora não se possa eliminar o uso de antimicrobianos, a administração racional desses agentes (indicação apropriada, seleção criteriosa do antimicrobiano e da duração da terapia) reduz a emergência de cepas resistentes e previne sua disseminação."
Referências bibliográficas[]
TEIXEIRA, L. M. R. Anotação da aula da Disciplina de Microbiologia e Parasitologia. UNIVILLE. 11/07/2013
Amato Neto V, Nicodemo AC, Lopes HV. Antibióticos na prática clínica. 6ª ed. São Paulo: Sarvier Edtnrodução

Histórico da evolução da antibioticoterapia e da resistência bacteriana
Alguns genes bacterianos codificam diferentes mecanismos bioquímicos que impedem a ação das drogas, configurando a resistência bacteriana. A bactéria é considerada resistente se for capaz de crescer quando colocada in vitro em contato com determinada droga (na mesma concentração com que esta chega ao sangue quando administrada).
Os genes da resistência bacteriana já existiam antes do início da era antibiótica, porém eram pouco frequentes. Esses genes têm evoluído com a antibioticoterapia. Assim, a incidência da resistência bacteriana aumentou na década de 50, quando houve a introdução e expansão do uso de antibióticos, e evoluiu ainda mais na década de 60, com o uso dos antibióticos betalactâmicos.
Atualmente conhece-se a maioria dos mecanismos de resistência bacteriana, porém novos conhecimentos ainda estão surgindo, principalmente aqueles relacionados às infecções hospitalares.
| Resistência Simples | Resistência a uma única droga |
| Resistência Múltipla | Resistência a duas ou mais drogas |
| Resistência Cruzada | Quando o mecanismo bioquímico de resistência a uma droga é o mesmo para outras drogas |
Determinantes genéticos da resistência bacteriana[]
O extenso e indiscriminado uso de antibióticos na comunidade e hospitais têm facilitado o surgimento de bactérias multirresistentes. As bactérias adquirem altos níveis de resistência aos antibióticos como resultado de mutações dos genes cromossômicos ou pelo intercâmbio de material genético via elementos genéticos móveis. De modo geral, pode-se definir a evolução da resistência bacteriana como resultado de:
• Fenômeno fisiológico
• Pressão seletiva
• Fatores intrínsecos
• Fatores Extrínsecos
Fenômeno Fisiológico[]
Na medicina moderna, os métodos terapêuticos e diagnósticos invasivos se transformaram em fontes de infecção por bactérias resistentes. Nessa situação, ocorre a formação de biofilmes (comunidades bacterianas), que permitem a troca de material genético entre bactérias, bem como impossibilitam a penetração de antibióticos e impedem a ação de fagócitos do sistema imune.
Pressão Seletiva[]
Processo em que uma população heterogênea de bactérias é exposta a um mesmo antibiótico. Nesta população heterogênea podem coexistir subpopulações sensíveis, intermediárias e resistentes ao antibacteriano em questão. Como resultado, bactérias sensíveis são destruídas e as resistentes sobrevivem e multiplicam-se, formando uma população homogênea e resistente.
Ex.: Resistência do S. aureus à meticilina e oxacilina, em que o gene MecA apenas se manifesta em algumas subpopulações (apesar de existir em todas as S. auereus).
Fatores Intrínsecos ou naturais[]
Resistência de caráter hereditário, com transmissão vertical às células –filhas. Nesse caso, os genes de resistência fazem parte do código genético do microrganismo. Nesse item estão inclusas as bombas de efluxo e a enzima betalactamase, que serão comentadas a seguir.
Ex.: Micoplasma não possui parede celular, logo são naturalmente resistentes aos antibióticos betalactâmicos, que agem na parede celular.
Fatores Extrínsecos ou adquiridos[]
Ocorre quando uma bactéria anteriormente sensível a um agente se torna resistente, o que resulta de uma modificação estrutural ou funcional da célula. O mecanismo de aquisição dessa resistência se dá por mutação ou transferência horizontal, sendo que ambos modificam o material genético cromossômico ou extra cromossômico (plasmídeo). A mutação ocorre raramente, pois a chance de sucesso em uma troca aleatória na sequência de genes é baixa, e, além disso, depende da falha de enzimas corretoras do DNA e da velocidade de replicação.
A transferência horizontal pode ocorrer por conjugação, transformação, transdução ou transposição, entre a mesma espécie ou entre espécie diferentes.

Conjugação Fonte: Material de aula do professor Tarcísio Crocomo
- Conjugação: Mediada por plasmídeos, um tipo particular de DNA circular que se replica independentemente do cromossomo. Quando duas bactérias se aproximam, pode se formar uma ponte através do pili (fímbria). A bactéria doadora possui um plasmídeo que se replica, produzindo um segundo plasmídeo que é transferido para a bactéria receptora. Esta última adquire resistência para um antibiótico em particular.

Transformação Fonte: Material de aula do professor Tarcísio Crocomo
- Transformação: Quando uma célula é destruída, o DNA é liberado no ambiente. Fragmentos desse DNA que codificam uma resistência a um determinado antibacteriano poderão ser incorporados no genoma de células bacterianas próximas.

Transdução Fonte: Material de aula do professor Tarcísio Crocomo
- Transdução: Uma célula bacteriana é infectada por um vírus bacteriófago. Então, são produzidas novas partículas virais com capacidade infectante, que podem incorporar o DNA bacteriano. Quando a célula bacteriana é rompida, os fagos liberados infectam outra bactéria podendo se integrar no genoma na forma de prófago. Assim, o fenótipo de resistência é expresso e pode ser passado para gerações futuras.

Transposição Fonte: Material de aula do professor Tarcísio Crocomo
- Transposição: Na bactéria, há segmentos curtos de DNA denominados transposons (sem capacidade de auto-replicação, podendo conter genes de resistência para um ou mais antibióticos) que unem-se a replicons para "saltar" dentro da célula entre plasmídios, cromossomos e bacteriófagos. Assim, podem incorporar os genes de resistência ao DNA bacteriano.
Mecanismos bioquímicos de resistência[]
Os principais mecanismos de resistência são:
• Alteração da permeabilidade e sistemas de transporte da droga na célula
• Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas
• Bomba de efluxo
• Mecanismo enzimático
É importante ressaltar que não há um mecanismo mais importante que o outro, visto que o grau de relevância depende do tipo da bactéria, do tipo da infecção, do sistema imune da pessoa, entre outros. Porém, geralmente, as maiores complicações são causadas pelo mecanismo enzimático.
Alteração da permeabilidade e sistemas de transporte da droga na célula[]

Alteração de permeabilidade. Fonte: Material de aula do professor Tarcísio Crocomo
A permeabilidade da membrana celular reside na presença de proteínas especiais, as porinas, que estabelecem canais específicos pelos quais as substâncias podem passar para o espaço periplasmático e, em seguida, para o interior da célula. A limitação da permeabilidade constitui uma propriedade da membrana celular externa de lipopolissacarídeo das bactérias Gram-negativas. Assim, uma alteração na porina específica pela qual a droga se difunde leva à resistência àquela droga.
Ex.: Modificação de uma porina específica faz com que a P. aeruginosa seja resistente ao imipenem.
Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas[]

Alteração do sítio de ação Fonte: Material de aula do professor Tarcísio Crocomo
É a alteração do local-alvo ou da via metabólica onde atua determinado antimicrobiano, de modo a impedir a ocorrência de qualquer efeito inibitório ou bactericida. Para tanto, as bactérias podem adquirir um gene, transportado por plasmídeo ou por transposon. Esse gene codifica:
• Uma enzima - que inativa os alvos ou altera a ligação dos antimicrobianos
Ex.: eritromicina e clindamicina
• Um novo produto - que substitui o alvo original.
Ex.: S. aureus resistente à oxacilina e estafilococos coagulase-negativos que adquirirem o gene cromossômico Mec A e, a partir disso, produzem uma proteína de ligação da penicilina (PBP ou PLP) resistente aos β-lactâmicos, suficiente para manter a integridade da parede celular durante o crescimento.
Dessa forma a bactéria se torna resistente ao antibiótico
Bomba de efluxo[]

Bomba de efluxo Fonte: Material de aula do professor Tarcísio Crocomo
Consiste no bombeamento ativo de antibióticos do meio intracelular para o extracelular. Dessa forma, o medicamento entra na célula e é ativamente enviado para fora, sem produzir efeito bactericida.
Ex.: E. coli tem resistência às tetraciclinas por bomba de efluxo codificada por plasmídeos.
Mecanismo enzimático[]
Mecanismo de resistência bacteriana mais frequente, em que a bactéria produz enzimas que inativam o antibiótico.

Mecanismo enzimático Fonte: Material de aula do professor Tarcísio Crocomo
As enzimas β-lactamases hidrolisam a ligação amida do anel beta-lactâmico. Dessa forma, destroem o local onde os antimicrobianos β-lactâmicos ligam-se às PBPs (proteína de ligação da penicilina) bacterianas e através do qual exercem seu efeito antibacteriano. Já foram descritas numerosas β-lactamases diferentes. Essas enzimas são codificadas em cromossomos ou sítios extracromossômicos de modo natural ou induzido.
Para contornar esse mecanismo de resistência foram desenvolvidos β-lactâmicos capazes de se ligarem irreversivelmente às β-lactamases, inibindo-as. Esses compostos são administrados em conjunto com a penicilina.
Ex.: ácido clavulânico, sulbactam, tazobactam, ampicilina
Em gram-negativas, as β-lactamases são secretadas no espaço periplasmático, onde atuam em conjunto com a barreira de permeabilidade da parede celular externa, produzindo resistência clinicamente significativa a antibióticos.
As β-lactamases de espectro astendido (ESBL), mediadas por plasmídeos, inativam as cefalosporinas de terceira geração e os monobactâmicos como ocorre em cepas de Klebsiella pneumoniae. As β-lactamases mediadas por cromossomos são produzidas em baixos níveis por P. aeruginosa, Enterobacter cloacae, e outros bacilos Gram-negativos. Mas quando esses microrganismos são expostos a antimicrobianos β-lactâmicos, são induzidos a produzir altos níveis de β-lactamases, causando resistência às cefalosporinas de terceira geração, cefamicinas e combinações de β-lactâmicos/ácido clavulânico ou sulbactam.
"O uso indiscriminado de antimicrobianos exerce uma enorme pressão seletiva para a manutenção e ampliação da resistência bacteriana. Embora não se possa eliminar o uso de antimicrobianos, a administração racional desses agentes (indicação apropriada, seleção criteriosa do antimicrobiano e da duração da terapia) reduz a emergência de cepas resistentes e previne sua disseminação."
Referências bibliográficas[]
TEIXEIRA, L. M. R. Anotação da aula da Disciplina de Microbiologia e Parasitologia. UNIVILLE. 11/07/2013
Amato Neto V, Nicodemo AC, Lopes HV. Antibióticos na prática clínica. 6ª ed. São Paulo: Sarvier Edtnrodução

Histórico da evolução da antibioticoterapia e da resistência bacteriana
Alguns genes bacterianos codificam diferentes mecanismos bioquímicos que impedem a ação das drogas, configurando a resistência bacteriana. A bactéria é considerada resistente se for capaz de crescer quando colocada in vitro em contato com determinada droga (na mesma concentração com que esta chega ao sangue quando administrada).
Os genes da resistência bacteriana já existiam antes do início da era antibiótica, porém eram pouco frequentes. Esses genes têm evoluído com a antibioticoterapia. Assim, a incidência da resistência bacteriana aumentou na década de 50, quando houve a introdução e expansão do uso de antibióticos, e evoluiu ainda mais na década de 60, com o uso dos antibióticos betalactâmicos.
Atualmente conhece-se a maioria dos mecanismos de resistência bacteriana, porém novos conhecimentos ainda estão surgindo, principalmente aqueles relacionados às infecções hospitalares.
| Resistência Simples | Resistência a uma única droga |
| Resistência Múltipla | Resistência a duas ou mais drogas |
| Resistência Cruzada | Quando o mecanismo bioquímico de resistência a uma droga é o mesmo para outras drogas |
Determinantes genéticos da resistência bacteriana[]
O extenso e indiscriminado uso de antibióticos na comunidade e hospitais têm facilitado o surgimento de bactérias multirresistentes. As bactérias adquirem altos níveis de resistência aos antibióticos como resultado de mutações dos genes cromossômicos ou pelo intercâmbio de material genético via elementos genéticos móveis. De modo geral, pode-se definir a evolução da resistência bacteriana como resultado de:
• Fenômeno fisiológico
• Pressão seletiva
• Fatores intrínsecos
• Fatores Extrínsecos
Fenômeno Fisiológico[]
Na medicina moderna, os métodos terapêuticos e diagnósticos invasivos se transformaram em fontes de infecção por bactérias resistentes. Nessa situação, ocorre a formação de biofilmes (comunidades bacterianas), que permitem a troca de material genético entre bactérias, bem como impossibilitam a penetração de antibióticos e impedem a ação de fagócitos do sistema imune.
Pressão Seletiva[]
Processo em que uma população heterogênea de bactérias é exposta a um mesmo antibiótico. Nesta população heterogênea podem coexistir subpopulações sensíveis, intermediárias e resistentes ao antibacteriano em questão. Como resultado, bactérias sensíveis são destruídas e as resistentes sobrevivem e multiplicam-se, formando uma população homogênea e resistente.
Ex.: Resistência do S. aureus à meticilina e oxacilina, em que o gene MecA apenas se manifesta em algumas subpopulações (apesar de existir em todas as S. auereus).
Fatores Intrínsecos ou naturais[]
Resistência de caráter hereditário, com transmissão vertical às células –filhas. Nesse caso, os genes de resistência fazem parte do código genético do microrganismo. Nesse item estão inclusas as bombas de efluxo e a enzima betalactamase, que serão comentadas a seguir.
Ex.: Micoplasma não possui parede celular, logo são naturalmente resistentes aos antibióticos betalactâmicos, que agem na parede celular.
Fatores Extrínsecos ou adquiridos[]
Ocorre quando uma bactéria anteriormente sensível a um agente se torna resistente, o que resulta de uma modificação estrutural ou funcional da célula. O mecanismo de aquisição dessa resistência se dá por mutação ou transferência horizontal, sendo que ambos modificam o material genético cromossômico ou extra cromossômico (plasmídeo). A mutação ocorre raramente, pois a chance de sucesso em uma troca aleatória na sequência de genes é baixa, e, além disso, depende da falha de enzimas corretoras do DNA e da velocidade de replicação.
A transferência horizontal pode ocorrer por conjugação, transformação, transdução ou transposição, entre a mesma espécie ou entre espécie diferentes.

Conjugação Fonte: Material de aula do professor Tarcísio Crocomo
- Conjugação: Mediada por plasmídeos, um tipo particular de DNA circular que se replica independentemente do cromossomo. Quando duas bactérias se aproximam, pode se formar uma ponte através do pili (fímbria). A bactéria doadora possui um plasmídeo que se replica, produzindo um segundo plasmídeo que é transferido para a bactéria receptora. Esta última adquire resistência para um antibiótico em particular.

Transformação Fonte: Material de aula do professor Tarcísio Crocomo
- Transformação: Quando uma célula é destruída, o DNA é liberado no ambiente. Fragmentos desse DNA que codificam uma resistência a um determinado antibacteriano poderão ser incorporados no genoma de células bacterianas próximas.

Transdução Fonte: Material de aula do professor Tarcísio Crocomo
- Transdução: Uma célula bacteriana é infectada por um vírus bacteriófago. Então, são produzidas novas partículas virais com capacidade infectante, que podem incorporar o DNA bacteriano. Quando a célula bacteriana é rompida, os fagos liberados infectam outra bactéria podendo se integrar no genoma na forma de prófago. Assim, o fenótipo de resistência é expresso e pode ser passado para gerações futuras.

Transposição Fonte: Material de aula do professor Tarcísio Crocomo
- Transposição: Na bactéria, há segmentos curtos de DNA denominados transposons (sem capacidade de auto-replicação, podendo conter genes de resistência para um ou mais antibióticos) que unem-se a replicons para "saltar" dentro da célula entre plasmídios, cromossomos e bacteriófagos. Assim, podem incorporar os genes de resistência ao DNA bacteriano.
Mecanismos bioquímicos de resistência[]
Os principais mecanismos de resistência são:
• Alteração da permeabilidade e sistemas de transporte da droga na célula
• Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas
• Bomba de efluxo
• Mecanismo enzimático
É importante ressaltar que não há um mecanismo mais importante que o outro, visto que o grau de relevância depende do tipo da bactéria, do tipo da infecção, do sistema imune da pessoa, entre outros. Porém, geralmente, as maiores complicações são causadas pelo mecanismo enzimático.
Alteração da permeabilidade e sistemas de transporte da droga na célula[]

Alteração de permeabilidade. Fonte: Material de aula do professor Tarcísio Crocomo
A permeabilidade da membrana celular reside na presença de proteínas especiais, as porinas, que estabelecem canais específicos pelos quais as substâncias podem passar para o espaço periplasmático e, em seguida, para o interior da célula. A limitação da permeabilidade constitui uma propriedade da membrana celular externa de lipopolissacarídeo das bactérias Gram-negativas. Assim, uma alteração na porina específica pela qual a droga se difunde leva à resistência àquela droga.
Ex.: Modificação de uma porina específica faz com que a P. aeruginosa seja resistente ao imipenem.
Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas[]

Alteração do sítio de ação Fonte: Material de aula do professor Tarcísio Crocomo
É a alteração do local-alvo ou da via metabólica onde atua determinado antimicrobiano, de modo a impedir a ocorrência de qualquer efeito inibitório ou bactericida. Para tanto, as bactérias podem adquirir um gene, transportado por plasmídeo ou por transposon. Esse gene codifica:
• Uma enzima - que inativa os alvos ou altera a ligação dos antimicrobianos
Ex.: eritromicina e clindamicina
• Um novo produto - que substitui o alvo original.
Ex.: S. aureus resistente à oxacilina e estafilococos coagulase-negativos que adquirirem o gene cromossômico Mec A e, a partir disso, produzem uma proteína de ligação da penicilina (PBP ou PLP) resistente aos β-lactâmicos, suficiente para manter a integridade da parede celular durante o crescimento.
Dessa forma a bactéria se torna resistente ao antibiótico
Bomba de efluxo[]

Bomba de efluxo Fonte: Material de aula do professor Tarcísio Crocomo
Consiste no bombeamento ativo de antibióticos do meio intracelular para o extracelular. Dessa forma, o medicamento entra na célula e é ativamente enviado para fora, sem produzir efeito bactericida.
Ex.: E. coli tem resistência às tetraciclinas por bomba de efluxo codificada por plasmídeos.
Mecanismo enzimático[]
Mecanismo de resistência bacteriana mais frequente, em que a bactéria produz enzimas que inativam o antibiótico.

Mecanismo enzimático Fonte: Material de aula do professor Tarcísio Crocomo
As enzimas β-lactamases hidrolisam a ligação amida do anel beta-lactâmico. Dessa forma, destroem o local onde os antimicrobianos β-lactâmicos ligam-se às PBPs (proteína de ligação da penicilina) bacterianas e através do qual exercem seu efeito antibacteriano. Já foram descritas numerosas β-lactamases diferentes. Essas enzimas são codificadas em cromossomos ou sítios extracromossômicos de modo natural ou induzido.
Para contornar esse mecanismo de resistência foram desenvolvidos β-lactâmicos capazes de se ligarem irreversivelmente às β-lactamases, inibindo-as. Esses compostos são administrados em conjunto com a penicilina.
Ex.: ácido clavulânico, sulbactam, tazobactam, ampicilina
Em gram-negativas, as β-lactamases são secretadas no espaço periplasmático, onde atuam em conjunto com a barreira de permeabilidade da parede celular externa, produzindo resistência clinicamente significativa a antibióticos.
As β-lactamases de espectro astendido (ESBL), mediadas por plasmídeos, inativam as cefalosporinas de terceira geração e os monobactâmicos como ocorre em cepas de Klebsiella pneumoniae. As β-lactamases mediadas por cromossomos são produzidas em baixos níveis por P. aeruginosa, Enterobacter cloacae, e outros bacilos Gram-negativos. Mas quando esses microrganismos são expostos a antimicrobianos β-lactâmicos, são induzidos a produzir altos níveis de β-lactamases, causando resistência às cefalosporinas de terceira geração, cefamicinas e combinações de β-lactâmicos/ácido clavulânico ou sulbactam.
"O uso indiscriminado de antimicrobianos exerce uma enorme pressão seletiva para a manutenção e ampliação da resistência bacteriana. Embora não se possa eliminar o uso de antimicrobianos, a administração racional desses agentes (indicação apropriada, seleção criteriosa do antimicrobiano e da duração da terapia) reduz a emergência de cepas resistentes e previne sua disseminação."
Referências bibliográficas[]
TEIXEIRA, L. M. R. Anotação da aula da Disciplina de Microbiologia e Parasitologia. UNIVILLE. 11/07/2013
Amato Neto V, Nicodemo AC, Lopes HV. Antibióticos na prática clínica. 6ª ed. São Paulo: Sarvier Edde crescer quando colocada in vitro em contato com determinada droga (na mesma concentração com que esta chega ao sangue quando administrada).
Os genes da resistência bacteriana já existiam antes do início da era antibiótica, porém eram pouco frequentes. Esses genes têm evoluído com a antibioticoterapia. Assim, a incidência da resistência bacteriana aumentou na década de 50, quando houve a introdução e expansão do uso de antibióticos, e evoluiu ainda mais na década de 60, com o uso dos antibióticos betalactâmicos.
Atualmente conhece-se a maioria dos mecanismos de resistência bacteriana, porém novos conhecimentos ainda estão surgindo, principalmente aqueles relacionados às infecções hospitalares.
| Resistência Simples | Resistência a uma única droga |
| Resistência Múltipla | Resistência a duas ou mais drogas |
| Resistência Cruzada | Quando o mecanismo bioquímico de resistência a uma droga é o mesmo para outras drogas |
Determinantes genéticos da resistência bacteriana[]
O extenso e indiscriminado uso de antibióticos na comunidade e hospitais têm facilitado o surgimento de bactérias multirresistentes. As bactérias adquirem altos níveis de resistência aos antibióticos como resultado de mutações dos genes cromossômicos ou pelo intercâmbio de material genético via elementos genéticos móveis. De modo geral, pode-se definir a evolução da resistência bacteriana como resultado de:
• Fenômeno fisiológico
• Pressão seletiva
• Fatores intrínsecos
• Fatores Extrínsecos
Fenômeno Fisiológico[]
Na medicina moderna, os métodos terapêuticos e diagnósticos invasivos se transformaram em fontes de infecção por bactérias resistentes. Nessa situação, ocorre a formação de biofilmes (comunidades bacterianas), que permitem a troca de material genético entre bactérias, bem como impossibilitam a penetração de antibióticos e impedem a ação de fagócitos do sistema imune.
Pressão Seletiva[]
Processo em que uma população heterogênea de bactérias é exposta a um mesmo antibiótico. Nesta população heterogênea podem coexistir subpopulações sensíveis, intermediárias e resistentes ao antibacteriano em questão. Como resultado, bactérias sensíveis são destruídas e as resistentes sobrevivem e multiplicam-se, formando uma população homogênea e resistente.
Ex.: Resistência do S. aureus à meticilina e oxacilina, em que o gene MecA apenas se manifesta em algumas subpopulações (apesar de existir em todas as S. auereus).
Fatores Intrínsecos ou naturais[]
Resistência de caráter hereditário, com transmissão vertical às células –filhas. Nesse caso, os genes de resistência fazem parte do código genético do microrganismo. Nesse item estão inclusas as bombas de efluxo e a enzima betalactamase, que serão comentadas a seguir.
Ex.: Micoplasma não possui parede celular, logo são naturalmente resistentes aos antibióticos betalactâmicos, que agem na parede celular.
Fatores Extrínsecos ou adquiridos[]
Ocorre quando uma bactéria anteriormente sensível a um agente se torna resistente, o que resulta de uma modificação estrutural ou funcional da célula. O mecanismo de aquisição dessa resistência se dá por mutação ou transferência horizontal, sendo que ambos modificam o material genético cromossômico ou extra cromossômico (plasmídeo). A mutação ocorre raramente, pois a chance de sucesso em uma troca aleatória na sequência de genes é baixa, e, além disso, depende da falha de enzimas corretoras do DNA e da velocidade de replicação.
A transferência horizontal pode ocorrer por conjugação, transformação, transdução ou transposição, entre a mesma espécie ou entre espécie diferentes.

Conjugação Fonte: Material de aula do professor Tarcísio Crocomo
- Conjugação: Mediada por plasmídeos, um tipo particular de DNA circular que se replica independentemente do cromossomo. Quando duas bactérias se aproximam, pode se formar uma ponte através do pili (fímbria). A bactéria doadora possui um plasmídeo que se replica, produzindo um segundo plasmídeo que é transferido para a bactéria receptora. Esta última adquire resistência para um antibiótico em particular.

Transformação Fonte: Material de aula do professor Tarcísio Crocomo
- Transformação: Quando uma célula é destruída, o DNA é liberado no ambiente. Fragmentos desse DNA que codificam uma resistência a um determinado antibacteriano poderão ser incorporados no genoma de células bacterianas próximas.

Transdução Fonte: Material de aula do professor Tarcísio Crocomo
- Transdução: Uma célula bacteriana é infectada por um vírus bacteriófago. Então, são produzidas novas partículas virais com capacidade infectante, que podem incorporar o DNA bacteriano. Quando a célula bacteriana é rompida, os fagos liberados infectam outra bactéria podendo se integrar no genoma na forma de prófago. Assim, o fenótipo de resistência é expresso e pode ser passado para gerações futuras.

Transposição Fonte: Material de aula do professor Tarcísio Crocomo
- Transposição: Na bactéria, há segmentos curtos de DNA denominados transposons (sem capacidade de auto-replicação, podendo conter genes de resistência para um ou mais antibióticos) que unem-se a replicons para "saltar" dentro da célula entre plasmídios, cromossomos e bacteriófagos. Assim, podem incorporar os genes de resistência ao DNA bacteriano.
Mecanismos bioquímicos de resistência[]
Os principais mecanismos de resistência são:
• Alteração da permeabilidade e sistemas de transporte da droga na célula
• Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas
• Bomba de efluxo
• Mecanismo enzimático
É importante ressaltar que não há um mecanismo mais importante que o outro, visto que o grau de relevância depende do tipo da bactéria, do tipo da infecção, do sistema imune da pessoa, entre outros. Porém, geralmente, as maiores complicações são causadas pelo mecanismo enzimático.
Alteração da permeabilidade e sistemas de transporte da droga na célula[]

Alteração de permeabilidade. Fonte: Material de aula do professor Tarcísio Crocomo
A permeabilidade da membrana celular reside na presença de proteínas especiais, as porinas, que estabelecem canais específicos pelos quais as substâncias podem passar para o espaço periplasmático e, em seguida, para o interior da célula. A limitação da permeabilidade constitui uma propriedade da membrana celular externa de lipopolissacarídeo das bactérias Gram-negativas. Assim, uma alteração na porina específica pela qual a droga se difunde leva à resistência àquela droga.
Ex.: Modificação de uma porina específica faz com que a P. aeruginosa seja resistente ao imipenem.
Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas[]

Alteração do sítio de ação Fonte: Material de aula do professor Tarcísio Crocomo
É a alteração do local-alvo ou da via metabólica onde atua determinado antimicrobiano, de modo a impedir a ocorrência de qualquer efeito inibitório ou bactericida. Para tanto, as bactérias podem adquirir um gene, transportado por plasmídeo ou por transposon. Esse gene codifica:
• Uma enzima - que inativa os alvos ou altera a ligação dos antimicrobianos
Ex.: eritromicina e clindamicina
• Um novo produto - que substitui o alvo original.
Ex.: S. aureus resistente à oxacilina e estafilococos coagulase-negativos que adquirirem o gene cromossômico Mec A e, a partir disso, produzem uma proteína de ligação da penicilina (PBP ou PLP) resistente aos β-lactâmicos, suficiente para manter a integridade da parede celular durante o crescimento.
Dessa forma a bactéria se torna resistente ao antibiótico
Bomba de efluxo[]

Bomba de efluxo Fonte: Material de aula do professor Tarcísio Crocomo
Consiste no bombeamento ativo de antibióticos do meio intracelular para o extracelular. Dessa forma, o medicamento entra na célula e é ativamente enviado para fora, sem produzir efeito bactericida.
Ex.: E. coli tem resistência às tetraciclinas por bomba de efluxo codificada por plasmídeos.
Mecanismo enzimático[]
Mecanismo de resistência bacteriana mais frequente, em que a bactéria produz enzimas que inativam o antibiótico.

Mecanismo enzimático Fonte: Material de aula do professor Tarcísio Crocomo
As enzimas β-lactamases hidrolisam a ligação amida do anel beta-lactâmico. Dessa forma, destroem o local onde os antimicrobianos β-lactâmicos ligam-se às PBPs (proteína de ligação da penicilina) bacterianas e através do qual exercem seu efeito antibacteriano. Já foram descritas numerosas β-lactamases diferentes. Essas enzimas são codificadas em cromossomos ou sítios extracromossômicos de modo natural ou induzido.
Para contornar esse mecanismo de resistência foram desenvolvidos β-lactâmicos capazes de se ligarem irreversivelmente às β-lactamases, inibindo-as. Esses compostos são administrados em conjunto com a penicilina.
Ex.: ácido clavulânico, sulbactam, tazobactam, ampicilina
Em gram-negativas, as β-lactamases são secretadas no espaço periplasmático, onde atuam em conjunto com a barreira de permeabilidade da parede celular externa, produzindo resistência clinicamente significativa a antibióticos.
As β-lactamases de espectro astendido (ESBL), mediadas por plasmídeos, inativam as cefalosporinas de terceira geração e os monobactâmicos como ocorre em cepas de Klebsiella pneumoniae. As β-lactamases mediadas por cromossomos são produzidas em baixos níveis por P. aeruginosa, Enterobacter cloacae, e outros bacilos Gram-negativos. Mas quando esses microrganismos são expostos a antimicrobianos β-lactâmicos, são induzidos a produzir altos níveis de β-lactamases, causando resistência às cefalosporinas de terceira geração, cefamicinas e combinações de β-lactâmicos/ácido clavulânico ou sulbactam.
"O uso indiscriminado de antimicrobianos exerce uma enorme pressão seletiva para a manutenção e ampliação da resistência bacteriana. Embora não se possa eliminar o uso de antimicrobianos, a administração racional desses agentes (indicação apropriada, seleção criteriosa do antimicrobiano e da duração da terapia) reduz a emergência de cepas resistentes e previne sua disseminação."
Referências bibliográficas[]
TEIXEIRA, L. M. R. Anotação da aula da Disciplina de Microbiologia e Parasitologia. UNIVILLE. 11/07/2013
Amato Neto V, Nicodemo AC, Lopes HV. Antibióticos na prática clínica. 6ª ed. São Paulo: Sarvier Edtnrodução

Histórico da evolução da antibioticoterapia e da resistência bacteriana
Alguns genes bacterianos codificam diferentes mecanismos bioquímicos que impedem a ação das drogas, configurando a resistência bacteriana. A bactéria é considerada resistente se for capaz de crescer quando colocada in vitro em contato com determinada droga (na mesma concentração com que esta chega ao sangue quando administrada).
Os genes da resistência bacteriana já existiam antes do início da era antibiótica, porém eram pouco frequentes. Esses genes têm evoluído com a antibioticoterapia. Assim, a incidência da resistência bacteriana aumentou na década de 50, quando houve a introdução e expansão do uso de antibióticos, e evoluiu ainda mais na década de 60, com o uso dos antibióticos betalactâmicos.
Atualmente conhece-se a maioria dos mecanismos de resistência bacteriana, porém novos conhecimentos ainda estão surgindo, principalmente aqueles relacionados às infecções hospitalares.
| Resistência Simples | Resistência a uma única droga |
| Resistência Múltipla | Resistência a duas ou mais drogas |
| Resistência Cruzada | Quando o mecanismo bioquímico de resistência a uma droga é o mesmo para outras drogas |
Determinantes genéticos da resistência bacteriana[]
O extenso e indiscriminado uso de antibióticos na comunidade e hospitais têm facilitado o surgimento de bactérias multirresistentes. As bactérias adquirem altos níveis de resistência aos antibióticos como resultado de mutações dos genes cromossômicos ou pelo intercâmbio de material genético via elementos genéticos móveis. De modo geral, pode-se definir a evolução da resistência bacteriana como resultado de:
• Fenômeno fisiológico
• Pressão seletiva
• Fatores intrínsecos
• Fatores Extrínsecos
Fenômeno Fisiológico[]
Na medicina moderna, os métodos terapêuticos e diagnósticos invasivos se transformaram em fontes de infecção por bactérias resistentes. Nessa situação, ocorre a formação de biofilmes (comunidades bacterianas), que permitem a troca de material genético entre bactérias, bem como impossibilitam a penetração de antibióticos e impedem a ação de fagócitos do sistema imune.
Pressão Seletiva[]
Processo em que uma população heterogênea de bactérias é exposta a um mesmo antibiótico. Nesta população heterogênea podem coexistir subpopulações sensíveis, intermediárias e resistentes ao antibacteriano em questão. Como resultado, bactérias sensíveis são destruídas e as resistentes sobrevivem e multiplicam-se, formando uma população homogênea e resistente.
Ex.: Resistência do S. aureus à meticilina e oxacilina, em que o gene MecA apenas se manifesta em algumas subpopulações (apesar de existir em todas as S. auereus).
Fatores Intrínsecos ou naturais[]
Resistência de caráter hereditário, com transmissão vertical às células –filhas. Nesse caso, os genes de resistência fazem parte do código genético do microrganismo. Nesse item estão inclusas as bombas de efluxo e a enzima betalactamase, que serão comentadas a seguir.
Ex.: Micoplasma não possui parede celular, logo são naturalmente resistentes aos antibióticos betalactâmicos, que agem na parede celular.
Fatores Extrínsecos ou adquiridos[]
Ocorre quando uma bactéria anteriormente sensível a um agente se torna resistente, o que resulta de uma modificação estrutural ou funcional da célula. O mecanismo de aquisição dessa resistência se dá por mutação ou transferência horizontal, sendo que ambos modificam o material genético cromossômico ou extra cromossômico (plasmídeo). A mutação ocorre raramente, pois a chance de sucesso em uma troca aleatória na sequência de genes é baixa, e, além disso, depende da falha de enzimas corretoras do DNA e da velocidade de replicação.
A transferência horizontal pode ocorrer por conjugação, transformação, transdução ou transposição, entre a mesma espécie ou entre espécie diferentes.

Conjugação Fonte: Material de aula do professor Tarcísio Crocomo
- Conjugação: Mediada por plasmídeos, um tipo particular de DNA circular que se replica independentemente do cromossomo. Quando duas bactérias se aproximam, pode se formar uma ponte através do pili (fímbria). A bactéria doadora possui um plasmídeo que se replica, produzindo um segundo plasmídeo que é transferido para a bactéria receptora. Esta última adquire resistência para um antibiótico em particular.

Transformação Fonte: Material de aula do professor Tarcísio Crocomo
- Transformação: Quando uma célula é destruída, o DNA é liberado no ambiente. Fragmentos desse DNA que codificam uma resistência a um determinado antibacteriano poderão ser incorporados no genoma de células bacterianas próximas.

Transdução Fonte: Material de aula do professor Tarcísio Crocomo
- Transdução: Uma célula bacteriana é infectada por um vírus bacteriófago. Então, são produzidas novas partículas virais com capacidade infectante, que podem incorporar o DNA bacteriano. Quando a célula bacteriana é rompida, os fagos liberados infectam outra bactéria podendo se integrar no genoma na forma de prófago. Assim, o fenótipo de resistência é expresso e pode ser passado para gerações futuras.

Transposição Fonte: Material de aula do professor Tarcísio Crocomo
- Transposição: Na bactéria, há segmentos curtos de DNA denominados transposons (sem capacidade de auto-replicação, podendo conter genes de resistência para um ou mais antibióticos) que unem-se a replicons para "saltar" dentro da célula entre plasmídios, cromossomos e bacteriófagos. Assim, podem incorporar os genes de resistência ao DNA bacteriano.
Mecanismos bioquímicos de resistência[]
Os principais mecanismos de resistência são:
• Alteração da permeabilidade e sistemas de transporte da droga na célula
• Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas
• Bomba de efluxo
• Mecanismo enzimático
É importante ressaltar que não há um mecanismo mais importante que o outro, visto que o grau de relevância depende do tipo da bactéria, do tipo da infecção, do sistema imune da pessoa, entre outros. Porém, geralmente, as maiores complicações são causadas pelo mecanismo enzimático.
Alteração da permeabilidade e sistemas de transporte da droga na célula[]

Alteração de permeabilidade. Fonte: Material de aula do professor Tarcísio Crocomo
A permeabilidade da membrana celular reside na presença de proteínas especiais, as porinas, que estabelecem canais específicos pelos quais as substâncias podem passar para o espaço periplasmático e, em seguida, para o interior da célula. A limitação da permeabilidade constitui uma propriedade da membrana celular externa de lipopolissacarídeo das bactérias Gram-negativas. Assim, uma alteração na porina específica pela qual a droga se difunde leva à resistência àquela droga.
Ex.: Modificação de uma porina específica faz com que a P. aeruginosa seja resistente ao imipenem.
Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas[]

Alteração do sítio de ação Fonte: Material de aula do professor Tarcísio Crocomo
É a alteração do local-alvo ou da via metabólica onde atua determinado antimicrobiano, de modo a impedir a ocorrência de qualquer efeito inibitório ou bactericida. Para tanto, as bactérias podem adquirir um gene, transportado por plasmídeo ou por transposon. Esse gene codifica:
• Uma enzima - que inativa os alvos ou altera a ligação dos antimicrobianos
Ex.: eritromicina e clindamicina
• Um novo produto - que substitui o alvo original.
Ex.: S. aureus resistente à oxacilina e estafilococos coagulase-negativos que adquirirem o gene cromossômico Mec A e, a partir disso, produzem uma proteína de ligação da penicilina (PBP ou PLP) resistente aos β-lactâmicos, suficiente para manter a integridade da parede celular durante o crescimento.
Dessa forma a bactéria se torna resistente ao antibiótico
Bomba de efluxo[]

Bomba de efluxo Fonte: Material de aula do professor Tarcísio Crocomo
Consiste no bombeamento ativo de antibióticos do meio intracelular para o extracelular. Dessa forma, o medicamento entra na célula e é ativamente enviado para fora, sem produzir efeito bactericida.
Ex.: E. coli tem resistência às tetraciclinas por bomba de efluxo codificada por plasmídeos.
Mecanismo enzimático[]
Mecanismo de resistência bacteriana mais frequente, em que a bactéria produz enzimas que inativam o antibiótico.

Mecanismo enzimático Fonte: Material de aula do professor Tarcísio Crocomo
As enzimas β-lactamases hidrolisam a ligação amida do anel beta-lactâmico. Dessa forma, destroem o local onde os antimicrobianos β-lactâmicos ligam-se às PBPs (proteína de ligação da penicilina) bacterianas e através do qual exercem seu efeito antibacteriano. Já foram descritas numerosas β-lactamases diferentes. Essas enzimas são codificadas em cromossomos ou sítios extracromossômicos de modo natural ou induzido.
Para contornar esse mecanismo de resistência foram desenvolvidos β-lactâmicos capazes de se ligarem irreversivelmente às β-lactamases, inibindo-as. Esses compostos são administrados em conjunto com a penicilina.
Ex.: ácido clavulânico, sulbactam, tazobactam, ampicilina
Em gram-negativas, as β-lactamases são secretadas no espaço periplasmático, onde atuam em conjunto com a barreira de permeabilidade da parede celular externa, produzindo resistência clinicamente significativa a antibióticos.
As β-lactamases de espectro astendido (ESBL), mediadas por plasmídeos, inativam as cefalosporinas de terceira geração e os monobactâmicos como ocorre em cepas de Klebsiella pneumoniae. As β-lactamases mediadas por cromossomos são produzidas em baixos níveis por P. aeruginosa, Enterobacter cloacae, e outros bacilos Gram-negativos. Mas quando esses microrganismos são expostos a antimicrobianos β-lactâmicos, são induzidos a produzir altos níveis de β-lactamases, causando resistência às cefalosporinas de terceira geração, cefamicinas e combinações de β-lactâmicos/ácido clavulânico ou sulbactam.
"O uso indiscriminado de antimicrobianos exerce uma enorme pressão seletiva para a manutenção e ampliação da resistência bacteriana. Embora não se possa eliminar o uso de antimicrobianos, a administração racional desses agentes (indicação apropriada, seleção criteriosa do antimicrobiano e da duração da terapia) reduz a emergência de cepas resistentes e previne sua disseminação."
Referências bibliográficas[]
TEIXEIRA, L. M. R. Anotação da aula da Disciplina de Microbiologia e Parasitologia. UNIVILLE. 11/07/2013
Amato Neto V, Nicodemo AC, Lopes HV. Antibióticos na prática clínica. 6ª ed. São Paulo: Sarvier Ed que impedem a ação das drogas, configurando a resistência bacteriana. A bactéria é considerada resistente se for capaz de crescer quando colocada in vitro em contato com determinada droga (na mesma concentração com que esta chega ao sangue quando administrada).
Os genes da resistência bacteriana já existiam antes do início da era antibiótica, porém eram pouco frequentes. Esses genes têm evoluído com a antibioticoterapia. Assim, a incidência da resistência bacteriana aumentou na década de 50, quando houve a introdução e expansão do uso de antibióticos, e evoluiu ainda mais na década de 60, com o uso dos antibióticos betalactâmicos.
Atualmente conhece-se a maioria dos mecanismos de resistência bacteriana, porém novos conhecimentos ainda estão surgindo, principalmente aqueles relacionados às infecções hospitalares.
| Resistência Simples | Resistência a uma única droga |
| Resistência Múltipla | Resistência a duas ou mais drogas |
| Resistência Cruzada | Quando o mecanismo bioquímico de resistência a uma droga é o mesmo para outras drogas |
Determinantes genéticos da resistência bacteriana[]
O extenso e indiscriminado uso de antibióticos na comunidade e hospitais têm facilitado o surgimento de bactérias multirresistentes. As bactérias adquirem altos níveis de resistência aos antibióticos como resultado de mutações dos genes cromossômicos ou pelo intercâmbio de material genético via elementos genéticos móveis. De modo geral, pode-se definir a evolução da resistência bacteriana como resultado de:
• Fenômeno fisiológico
• Pressão seletiva
• Fatores intrínsecos
• Fatores Extrínsecos
Fenômeno Fisiológico[]
Na medicina moderna, os métodos terapêuticos e diagnósticos invasivos se transformaram em fontes de infecção por bactérias resistentes. Nessa situação, ocorre a formação de biofilmes (comunidades bacterianas), que permitem a troca de material genético entre bactérias, bem como impossibilitam a penetração de antibióticos e impedem a ação de fagócitos do sistema imune.
Pressão Seletiva[]
Processo em que uma população heterogênea de bactérias é exposta a um mesmo antibiótico. Nesta população heterogênea podem coexistir subpopulações sensíveis, intermediárias e resistentes ao antibacteriano em questão. Como resultado, bactérias sensíveis são destruídas e as resistentes sobrevivem e multiplicam-se, formando uma população homogênea e resistente.
Ex.: Resistência do S. aureus à meticilina e oxacilina, em que o gene MecA apenas se manifesta em algumas subpopulações (apesar de existir em todas as S. auereus).
Fatores Intrínsecos ou naturais[]
Resistência de caráter hereditário, com transmissão vertical às células –filhas. Nesse caso, os genes de resistência fazem parte do código genético do microrganismo. Nesse item estão inclusas as bombas de efluxo e a enzima betalactamase, que serão comentadas a seguir.
Ex.: Micoplasma não possui parede celular, logo são naturalmente resistentes aos antibióticos betalactâmicos, que agem na parede celular.
Fatores Extrínsecos ou adquiridos[]
Ocorre quando uma bactéria anteriormente sensível a um agente se torna resistente, o que resulta de uma modificação estrutural ou funcional da célula. O mecanismo de aquisição dessa resistência se dá por mutação ou transferência horizontal, sendo que ambos modificam o material genético cromossômico ou extra cromossômico (plasmídeo). A mutação ocorre raramente, pois a chance de sucesso em uma troca aleatória na sequência de genes é baixa, e, além disso, depende da falha de enzimas corretoras do DNA e da velocidade de replicação.
A transferência horizontal pode ocorrer por conjugação, transformação, transdução ou transposição, entre a mesma espécie ou entre espécie diferentes.

Conjugação Fonte: Material de aula do professor Tarcísio Crocomo
- Conjugação: Mediada por plasmídeos, um tipo particular de DNA circular que se replica independentemente do cromossomo. Quando duas bactérias se aproximam, pode se formar uma ponte através do pili (fímbria). A bactéria doadora possui um plasmídeo que se replica, produzindo um segundo plasmídeo que é transferido para a bactéria receptora. Esta última adquire resistência para um antibiótico em particular.

Transformação Fonte: Material de aula do professor Tarcísio Crocomo
- Transformação: Quando uma célula é destruída, o DNA é liberado no ambiente. Fragmentos desse DNA que codificam uma resistência a um determinado antibacteriano poderão ser incorporados no genoma de células bacterianas próximas.

Transdução Fonte: Material de aula do professor Tarcísio Crocomo
- Transdução: Uma célula bacteriana é infectada por um vírus bacteriófago. Então, são produzidas novas partículas virais com capacidade infectante, que podem incorporar o DNA bacteriano. Quando a célula bacteriana é rompida, os fagos liberados infectam outra bactéria podendo se integrar no genoma na forma de prófago. Assim, o fenótipo de resistência é expresso e pode ser passado para gerações futuras.

Transposição Fonte: Material de aula do professor Tarcísio Crocomo
- Transposição: Na bactéria, há segmentos curtos de DNA denominados transposons (sem capacidade de auto-replicação, podendo conter genes de resistência para um ou mais antibióticos) que unem-se a replicons para "saltar" dentro da célula entre plasmídios, cromossomos e bacteriófagos. Assim, podem incorporar os genes de resistência ao DNA bacteriano.
Mecanismos bioquímicos de resistência[]
Os principais mecanismos de resistência são:
• Alteração da permeabilidade e sistemas de transporte da droga na célula
• Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas
• Bomba de efluxo
• Mecanismo enzimático
É importante ressaltar que não há um mecanismo mais importante que o outro, visto que o grau de relevância depende do tipo da bactéria, do tipo da infecção, do sistema imune da pessoa, entre outros. Porém, geralmente, as maiores complicações são causadas pelo mecanismo enzimático.
Alteração da permeabilidade e sistemas de transporte da droga na célula[]

Alteração de permeabilidade. Fonte: Material de aula do professor Tarcísio Crocomo
A permeabilidade da membrana celular reside na presença de proteínas especiais, as porinas, que estabelecem canais específicos pelos quais as substâncias podem passar para o espaço periplasmático e, em seguida, para o interior da célula. A limitação da permeabilidade constitui uma propriedade da membrana celular externa de lipopolissacarídeo das bactérias Gram-negativas. Assim, uma alteração na porina específica pela qual a droga se difunde leva à resistência àquela droga.
Ex.: Modificação de uma porina específica faz com que a P. aeruginosa seja resistente ao imipenem.
Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas[]

Alteração do sítio de ação Fonte: Material de aula do professor Tarcísio Crocomo
É a alteração do local-alvo ou da via metabólica onde atua determinado antimicrobiano, de modo a impedir a ocorrência de qualquer efeito inibitório ou bactericida. Para tanto, as bactérias podem adquirir um gene, transportado por plasmídeo ou por transposon. Esse gene codifica:
• Uma enzima - que inativa os alvos ou altera a ligação dos antimicrobianos
Ex.: eritromicina e clindamicina
• Um novo produto - que substitui o alvo original.
Ex.: S. aureus resistente à oxacilina e estafilococos coagulase-negativos que adquirirem o gene cromossômico Mec A e, a partir disso, produzem uma proteína de ligação da penicilina (PBP ou PLP) resistente aos β-lactâmicos, suficiente para manter a integridade da parede celular durante o crescimento.
Dessa forma a bactéria se torna resistente ao antibiótico
Bomba de efluxo[]

Bomba de efluxo Fonte: Material de aula do professor Tarcísio Crocomo
Consiste no bombeamento ativo de antibióticos do meio intracelular para o extracelular. Dessa forma, o medicamento entra na célula e é ativamente enviado para fora, sem produzir efeito bactericida.
Ex.: E. coli tem resistência às tetraciclinas por bomba de efluxo codificada por plasmídeos.
Mecanismo enzimático[]
Mecanismo de resistência bacteriana mais frequente, em que a bactéria produz enzimas que inativam o antibiótico.

Mecanismo enzimático Fonte: Material de aula do professor Tarcísio Crocomo
As enzimas β-lactamases hidrolisam a ligação amida do anel beta-lactâmico. Dessa forma, destroem o local onde os antimicrobianos β-lactâmicos ligam-se às PBPs (proteína de ligação da penicilina) bacterianas e através do qual exercem seu efeito antibacteriano. Já foram descritas numerosas β-lactamases diferentes. Essas enzimas são codificadas em cromossomos ou sítios extracromossômicos de modo natural ou induzido.
Para contornar esse mecanismo de resistência foram desenvolvidos β-lactâmicos capazes de se ligarem irreversivelmente às β-lactamases, inibindo-as. Esses compostos são administrados em conjunto com a penicilina.
Ex.: ácido clavulânico, sulbactam, tazobactam, ampicilina
Em gram-negativas, as β-lactamases são secretadas no espaço periplasmático, onde atuam em conjunto com a barreira de permeabilidade da parede celular externa, produzindo resistência clinicamente significativa a antibióticos.
As β-lactamases de espectro astendido (ESBL), mediadas por plasmídeos, inativam as cefalosporinas de terceira geração e os monobactâmicos como ocorre em cepas de Klebsiella pneumoniae. As β-lactamases mediadas por cromossomos são produzidas em baixos níveis por P. aeruginosa, Enterobacter cloacae, e outros bacilos Gram-negativos. Mas quando esses microrganismos são expostos a antimicrobianos β-lactâmicos, são induzidos a produzir altos níveis de β-lactamases, causando resistência às cefalosporinas de terceira geração, cefamicinas e combinações de β-lactâmicos/ácido clavulânico ou sulbactam.
"O uso indiscriminado de antimicrobianos exerce uma enorme pressão seletiva para a manutenção e ampliação da resistência bacteriana. Embora não se possa eliminar o uso de antimicrobianos, a administração racional desses agentes (indicação apropriada, seleção criteriosa do antimicrobiano e da duração da terapia) reduz a emergência de cepas resistentes e previne sua disseminação."
Referências bibliográficas[]
TEIXEIRA, L. M. R. Anotação da aula da Disciplina de Microbiologia e Parasitologia. UNIVILLE. 11/07/2013
Amato Neto V, Nicodemo AC, Lopes HV. Antibióticos na prática clínica. 6ª ed. São Paulo: Sarvier Edtnrodução

Histórico da evolução da antibioticoterapia e da resistência bacteriana
Alguns genes bacterianos codificam diferentes mecanismos bioquímicos que impedem a ação das drogas, configurando a resistência bacteriana. A bactéria é considerada resistente se for capaz de crescer quando colocada in vitro em contato com determinada droga (na mesma concentração com que esta chega ao sangue quando administrada).
Os genes da resistência bacteriana já existiam antes do início da era antibiótica, porém eram pouco frequentes. Esses genes têm evoluído com a antibioticoterapia. Assim, a incidência da resistência bacteriana aumentou na década de 50, quando houve a introdução e expansão do uso de antibióticos, e evoluiu ainda mais na década de 60, com o uso dos antibióticos betalactâmicos.
Atualmente conhece-se a maioria dos mecanismos de resistência bacteriana, porém novos conhecimentos ainda estão surgindo, principalmente aqueles relacionados às infecções hospitalares.
| Resistência Simples | Resistência a uma única droga |
| Resistência Múltipla | Resistência a duas ou mais drogas |
| Resistência Cruzada | Quando o mecanismo bioquímico de resistência a uma droga é o mesmo para outras drogas |
Determinantes genéticos da resistência bacteriana[]
O extenso e indiscriminado uso de antibióticos na comunidade e hospitais têm facilitado o surgimento de bactérias multirresistentes. As bactérias adquirem altos níveis de resistência aos antibióticos como resultado de mutações dos genes cromossômicos ou pelo intercâmbio de material genético via elementos genéticos móveis. De modo geral, pode-se definir a evolução da resistência bacteriana como resultado de:
• Fenômeno fisiológico
• Pressão seletiva
• Fatores intrínsecos
• Fatores Extrínsecos
Fenômeno Fisiológico[]
Na medicina moderna, os métodos terapêuticos e diagnósticos invasivos se transformaram em fontes de infecção por bactérias resistentes. Nessa situação, ocorre a formação de biofilmes (comunidades bacterianas), que permitem a troca de material genético entre bactérias, bem como impossibilitam a penetração de antibióticos e impedem a ação de fagócitos do sistema imune.
Pressão Seletiva[]
Processo em que uma população heterogênea de bactérias é exposta a um mesmo antibiótico. Nesta população heterogênea podem coexistir subpopulações sensíveis, intermediárias e resistentes ao antibacteriano em questão. Como resultado, bactérias sensíveis são destruídas e as resistentes sobrevivem e multiplicam-se, formando uma população homogênea e resistente.
Ex.: Resistência do S. aureus à meticilina e oxacilina, em que o gene MecA apenas se manifesta em algumas subpopulações (apesar de existir em todas as S. auereus).
Fatores Intrínsecos ou naturais[]
Resistência de caráter hereditário, com transmissão vertical às células –filhas. Nesse caso, os genes de resistência fazem parte do código genético do microrganismo. Nesse item estão inclusas as bombas de efluxo e a enzima betalactamase, que serão comentadas a seguir.
Ex.: Micoplasma não possui parede celular, logo são naturalmente resistentes aos antibióticos betalactâmicos, que agem na parede celular.
Fatores Extrínsecos ou adquiridos[]
Ocorre quando uma bactéria anteriormente sensível a um agente se torna resistente, o que resulta de uma modificação estrutural ou funcional da célula. O mecanismo de aquisição dessa resistência se dá por mutação ou transferência horizontal, sendo que ambos modificam o material genético cromossômico ou extra cromossômico (plasmídeo). A mutação ocorre raramente, pois a chance de sucesso em uma troca aleatória na sequência de genes é baixa, e, além disso, depende da falha de enzimas corretoras do DNA e da velocidade de replicação.
A transferência horizontal pode ocorrer por conjugação, transformação, transdução ou transposição, entre a mesma espécie ou entre espécie diferentes.

Conjugação Fonte: Material de aula do professor Tarcísio Crocomo
- Conjugação: Mediada por plasmídeos, um tipo particular de DNA circular que se replica independentemente do cromossomo. Quando duas bactérias se aproximam, pode se formar uma ponte através do pili (fímbria). A bactéria doadora possui um plasmídeo que se replica, produzindo um segundo plasmídeo que é transferido para a bactéria receptora. Esta última adquire resistência para um antibiótico em particular.

Transformação Fonte: Material de aula do professor Tarcísio Crocomo
- Transformação: Quando uma célula é destruída, o DNA é liberado no ambiente. Fragmentos desse DNA que codificam uma resistência a um determinado antibacteriano poderão ser incorporados no genoma de células bacterianas próximas.

Transdução Fonte: Material de aula do professor Tarcísio Crocomo
- Transdução: Uma célula bacteriana é infectada por um vírus bacteriófago. Então, são produzidas novas partículas virais com capacidade infectante, que podem incorporar o DNA bacteriano. Quando a célula bacteriana é rompida, os fagos liberados infectam outra bactéria podendo se integrar no genoma na forma de prófago. Assim, o fenótipo de resistência é expresso e pode ser passado para gerações futuras.

Transposição Fonte: Material de aula do professor Tarcísio Crocomo
- Transposição: Na bactéria, há segmentos curtos de DNA denominados transposons (sem capacidade de auto-replicação, podendo conter genes de resistência para um ou mais antibióticos) que unem-se a replicons para "saltar" dentro da célula entre plasmídios, cromossomos e bacteriófagos. Assim, podem incorporar os genes de resistência ao DNA bacteriano.
Mecanismos bioquímicos de resistência[]
Os principais mecanismos de resistência são:
• Alteração da permeabilidade e sistemas de transporte da droga na célula
• Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas
• Bomba de efluxo
• Mecanismo enzimático
É importante ressaltar que não há um mecanismo mais importante que o outro, visto que o grau de relevância depende do tipo da bactéria, do tipo da infecção, do sistema imune da pessoa, entre outros. Porém, geralmente, as maiores complicações são causadas pelo mecanismo enzimático.
Alteração da permeabilidade e sistemas de transporte da droga na célula[]

Alteração de permeabilidade. Fonte: Material de aula do professor Tarcísio Crocomo
A permeabilidade da membrana celular reside na presença de proteínas especiais, as porinas, que estabelecem canais específicos pelos quais as substâncias podem passar para o espaço periplasmático e, em seguida, para o interior da célula. A limitação da permeabilidade constitui uma propriedade da membrana celular externa de lipopolissacarídeo das bactérias Gram-negativas. Assim, uma alteração na porina específica pela qual a droga se difunde leva à resistência àquela droga.
Ex.: Modificação de uma porina específica faz com que a P. aeruginosa seja resistente ao imipenem.
Alteração do sítio de ação do antibiótico/ modificação do sistema metabólico ativo para a droga e síntese de vias metabólicas alternativas[]

Alteração do sítio de ação Fonte: Material de aula do professor Tarcísio Crocomo
É a alteração do local-alvo ou da via metabólica onde atua determinado antimicrobiano, de modo a impedir a ocorrência de qualquer efeito inibitório ou bactericida. Para tanto, as bactérias podem adquirir um gene, transportado por plasmídeo ou por transposon. Esse gene codifica:
• Uma enzima - que inativa os alvos ou altera a ligação dos antimicrobianos
Ex.: eritromicina e clindamicina
• Um novo produto - que substitui o alvo original.
Ex.: S. aureus resistente à oxacilina e estafilococos coagulase-negativos que adquirirem o gene cromossômico Mec A e, a partir disso, produzem uma proteína de ligação da penicilina (PBP ou PLP) resistente aos β-lactâmicos, suficiente para manter a integridade da parede celular durante o crescimento.
Dessa forma a bactéria se torna resistente ao antibiótico
Bomba de efluxo[]

Bomba de efluxo Fonte: Material de aula do professor Tarcísio Crocomo
Consiste no bombeamento ativo de antibióticos do meio intracelular para o extracelular. Dessa forma, o medicamento entra na célula e é ativamente enviado para fora, sem produzir efeito bactericida.
Ex.: E. coli tem resistência às tetraciclinas por bomba de efluxo codificada por plasmídeos.
Mecanismo enzimático[]
Mecanismo de resistência bacteriana mais frequente, em que a bactéria produz enzimas que inativam o antibiótico.

Mecanismo enzimático Fonte: Material de aula do professor Tarcísio Crocomo
As enzimas β-lactamases hidrolisam a ligação amida do anel beta-lactâmico. Dessa forma, destroem o local onde os antimicrobianos β-lactâmicos ligam-se às PBPs (proteína de ligação da penicilina) bacterianas e através do qual exercem seu efeito antibacteriano. Já foram descritas numerosas β-lactamases diferentes. Essas enzimas são codificadas em cromossomos ou sítios extracromossômicos de modo natural ou induzido.
Para contornar esse mecanismo de resistência foram desenvolvidos β-lactâmicos capazes de se ligarem irreversivelmente às β-lactamases, inibindo-as. Esses compostos são administrados em conjunto com a penicilina.
Ex.: ácido clavulânico, sulbactam, tazobactam, ampicilina
Em gram-negativas, as β-lactamases são secretadas no espaço periplasmático, onde atuam em conjunto com a barreira de permeabilidade da parede celular externa, produzindo resistência clinicamente significativa a antibióticos.
As β-lactamases de espectro astendido (ESBL), mediadas por plasmídeos, inativam as cefalosporinas de terceira geração e os monobactâmicos como ocorre em cepas de Klebsiella pneumoniae. As β-lactamases mediadas por cromossomos são produzidas em baixos níveis por P. aeruginosa, Enterobacter cloacae, e outros bacilos Gram-negativos. Mas quando esses microrganismos são expostos a antimicrobianos β-lactâmicos, são induzidos a produzir altos níveis de β-lactamases, causando resistência às cefalosporinas de terceira geração, cefamicinas e combinações de β-lactâmicos/ácido clavulânico ou sulbactam.
"O uso indiscriminado de antimicrobianos exerce uma enorme pressão seletiva para a manutenção e ampliação da resistência bacteriana. Embora não se possa eliminar o uso de antimicrobianos, a administração racional desses agentes (indicação apropriada, seleção criteriosa do antimicrobiano e da duração da terapia) reduz a emergência de cepas resistentes e previne sua disseminação."
Referências bibliográficas[]
TEIXEIRA, L. M. R. Anotação da aula da Disciplina de Microbiologia e Parasitologia. UNIVILLE. 11/07/2013
Amato Neto V, Nicodemo AC, Lopes HV. Antibióticos na prática clínica. 6ª ed. São Paulo: Sarvier Editora; 2007.
RESISTÊNCIA BACTERIANA. DISPONÍVEL EM <http://www.portaleducacao.com.br/odontologia/artigos/2835/resistencia-bacteriana>. Acesso em 04/08/2012.
Links relacionados[]
Mecanismos de antibióticos e resistência bacteriana
Uso Indiscriminado de Antimicrobianos e Resistência Bacteriana